La schizofrenia rappresenta una delle sfide più complesse e enigmatiche nel campo della salute mentale. Caratterizzata da un quadro sintomatologico eterogeneo che include psicosi, apatia, ritiro sociale e deficit cognitivi, questa grave malattia mentale ha un impatto profondo sulla vita degli individui, compromettendo significativamente il loro funzionamento in ambiti cruciali come il lavoro, lo studio, la cura di sé, le relazioni interpersonali e la capacità di vivere autonomamente. La sua prevalenza è stimata intorno allo 0,4% nella popolazione generale, ma la sua gravità la posiziona tra le prime 10 cause di disabilità a livello globale, con un'aspettativa di vita ridotta mediamente di 13-15 anni a causa di fattori quali stili di vita non salutari, comorbidità mediche e suicidio.
L'Enigma Evolutivo della Schizofrenia
La schizofrenia presenta un paradosso evolutivo intrinseggante: nonostante un'elevata ereditabilità, è associata a un successo riproduttivo diminuito. Le varianti genetiche causali sono ipotizzate essere sotto una debole selezione negativa, il che solleva interrogativi su come tale condizione persistente possa evolvere. Per sciogliere questo enigma, sono state proposte numerose spiegazioni evolutive. Tuttavia, una revisione critica di queste ipotesi rivela una scarsa evidenza empirica per la maggior parte di esse, con una notevole eccezione rappresentata dall'ipotesi del disadattamento evolutivo. Questa teoria suggerisce che caratteristiche degli ambienti contemporanei, evolutivamente nuove, come lo stress cronico, un'infiammazione sistemica di basso grado e la disbiosi intestinale, possano aumentare la suscettibilità alla schizofrenia.
Fattori di Rischio e Eziologia Complessa
L'eziologia della schizofrenia è multifattoriale e complessa, coinvolgendo una delicata interazione tra predisposizione genetica e una serie di fattori ambientali. La ricerca ha identificato diversi elementi che possono aumentare il rischio di sviluppare la malattia. Tra questi, figurano complicazioni durante la gravidanza e il parto, come infezioni materne (ad esempio, influenza durante la gestazione), malnutrizione materna severa e complicanze ostetriche. La stagione di nascita è stata anch'essa associata a un rischio leggermente aumentato, suggerendo potenziali influenze ambientali prenatali.
La storia familiare gioca un ruolo significativo, dato l'elevato tasso di ereditabilità. Tuttavia, la schizofrenia non è determinata da un singolo gene, ma è considerata un "tratto complesso", influenzato dall'interazione di numerosi geni con effetti additivi o moderati. Questo è supportato da meta-analisi di studi su gemelli che evidenziano una forte componente genetica.
Fattori legati allo sviluppo postnatale e all'ambiente di vita includono traumi infantili, isolamento sociale, uso di cannabis, specialmente durante l'adolescenza, e l'urbanizzazione. L'esposizione a infezioni, come quella da Toxoplasma gondii, è stata studiata come potenziale fattore scatenante o contribuente, sebbene non sia ancora chiaro perché solo una minoranza di individui infetti sviluppi la schizofrenia. Questo suggerisce che l'infezione da sola non sia sufficiente, ma interagisca con altri elementi.
SPECIALE SOPSI 2016: Francesco Papaleo, Cannabis Cannabinoidi Rischio insorgenza schizofrenia
Una sintesi eziologica emergente propone che la schizofrenia sia il risultato di un'interazione sinergica tra il genotipo dell'ospite, l'infezione microbica e lo stress cronico. In questo modello, l'infiammazione neurogenica e la disbiosi intestinale agiscono come mediatori chiave di questo percorso eziologico. L'infiammazione sistemica di basso grado, spesso associata a stress cronico e disbiosi, può alterare la barriera emato-encefalica e influenzare la neurotrasmissione, contribuendo allo sviluppo della malattia.
Sintomatologia e Manifestazioni Cliniche
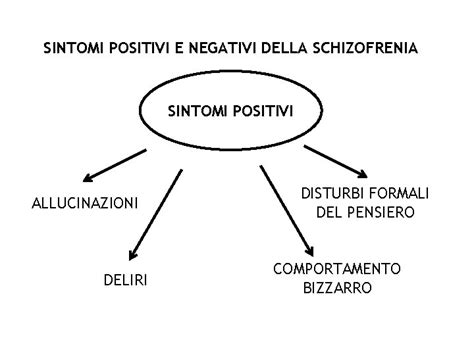
La schizofrenia si manifesta attraverso un'ampia gamma di sintomi, generalmente classificati in tre categorie principali: sintomi positivi, sintomi negativi e deficit cognitivi.
- Sintomi Positivi: Questi includono esperienze psicotiche che rappresentano un'aggiunta o un'alterazione delle normali funzioni. I più comuni sono le allucinazioni (percezioni sensoriali in assenza di stimoli esterni, più frequentemente uditive), i deliri (credenze false e irremovibili non influenzate dalla logica o dall'evidenza contraria), il pensiero disorganizzato (manifestato da un eloquio incoerente o privo di senso) e un comportamento grossolanamente disorganizzato o catatonico.
- Sintomi Negativi: Questi sintomi riflettono una diminuzione o una perdita delle normali funzioni emotive e comportamentali. Includono l'appiattimento affettivo (riduzione dell'espressione emotiva), l'alogia (povertà di linguaggio), l'abulia (mancanza di motivazione e iniziativa) e l'anedonia (incapacità di provare piacere). I sintomi negativi sono spesso più persistenti e difficili da trattare rispetto ai sintomi positivi e contribuiscono in modo significativo alla disabilità sociale e lavorativa.
- Deficit Cognitivi: Questi riguardano alterazioni nelle funzioni cognitive superiori, che influenzano l'apprendimento, la memoria, l'attenzione, la velocità di elaborazione delle informazioni e le funzioni esecutive (pianificazione, problem-solving, flessibilità mentale). I deficit cognitivi possono precedere l'esordio dei sintomi psicotici e persistono anche durante i periodi di remissione sintomatica, compromettendo ulteriormente il funzionamento globale.
La gravità e la combinazione di questi sintomi variano notevolmente da individuo a individuo, portando a una presentazione clinica eterogenea. La prima manifestazione psicotica è spesso preceduta da una fase prodromica, che può durare diversi anni, durante la quale si osservano sottili cambiamenti nel pensiero, nell'umore e nel comportamento, ma non ancora sintomi psicotici conclamati.
Diagnosi e Sfide Cliniche
La diagnosi di schizofrenia si basa su una valutazione clinica approfondita, che include un'accurata storia psichiatrica e un esame dello stato mentale. È fondamentale escludere altre condizioni mediche o psichiatriche che possano causare sintomi psicotici. Attualmente, non esistono marcatori biologici standardizzati o test diagnostici specifici per la schizofrenia che permettano una predizione affidabile dello sviluppo della malattia o una diagnosi definitiva in assenza di sintomi conclamati.
Le teorie patofisiologiche suggeriscono un ruolo centrale per uno squilibrio tra l'eccitazione e l'inibizione neuronale (in particolare, il sistema glutammatergico e GABAergico) nella corteccia cerebrale, che a sua volta porterebbe a una disfunzione del sistema dopaminergico. La disfunzione dopaminergica, in particolare un'iperattività nel sistema mesolimbico e un'ipoattività nel sistema mesocorticale, è stata a lungo considerata il correlato neurobiologico principale dei sintomi positivi.
Strategie di Trattamento e Prospettive Future
Il trattamento della schizofrenia è un processo complesso e multidisciplinare, che mira a gestire i sintomi, migliorare il funzionamento e la qualità della vita, e prevenire le ricadute. La pietra angolare del trattamento farmacologico sono gli antipsicotici, che agiscono principalmente bloccando i recettori della dopamina D2. Sebbene efficaci nel ridurre i sintomi positivi, questi farmaci hanno una minore efficacia sui sintomi negativi e cognitivi, che spesso sono resistenti al trattamento. Inoltre, il blocco dei recettori dopaminergici è associato a una serie di effetti collaterali, tra cui disturbi del movimento (sintomi extrapiramidali), aumento di peso, disfunzioni metaboliche e sedazione.
Negli ultimi anni, sono emersi nuovi approcci farmacologici. È stato approvato il primo farmaco che agisce su sistemi neurotrasmettitoriali diversi dalla dopamina, aprendo nuove prospettive per il trattamento di pazienti che non rispondono ai farmaci tradizionali.
Oltre al trattamento farmacologico, le interventi psicoterapeutici e riabilitativi giocano un ruolo cruciale. Tra questi, la terapia cognitivo-comportamentale (CBT) per la psicosi può aiutare i pazienti a gestire i sintomi residui e a sviluppare strategie di coping. La riabilitazione cognitiva mira a migliorare le funzioni cognitive compromesse attraverso esercizi specifici. La psicoeducazione fornisce ai pazienti e alle loro famiglie informazioni sulla malattia, sul trattamento e sulle strategie di gestione, promuovendo una maggiore aderenza terapeutica e riducendo lo stigma.
Nonostante i progressi, la resistenza al trattamento rimane una sfida significativa. La ricerca continua a esplorare nuove vie terapeutiche, concentrandosi sulla comprensione dei meccanismi neurobiologici sottostanti e sull'identificazione di biomarcatori predittivi per personalizzare il trattamento. L'avanzamento nelle tecniche di neuroimaging, nella genetica e nella comprensione delle interazioni tra microbiota, sistema immunitario e cervello offre prospettive promettenti per sviluppare trattamenti più efficaci e mirati in futuro.

La schizofrenia rimane una condizione difficile da trattare, caratterizzata da una notevole eterogeneità clinica e da una risposta variabile ai trattamenti. Tuttavia, la ricerca incessante e l'integrazione di approcci multidisciplinari stanno gradualmente migliorando la comprensione e la gestione di questa complessa malattia mentale, offrendo speranza per un futuro con migliori esiti per i pazienti.
tags: #schizofrenia #pubmed #ricerca