I disturbi dell'umore rappresentano una sfida significativa per la salute pubblica globale, impattando profondamente sulla qualità della vita degli individui e sulla loro capacità di funzionare nella società. La gestione di queste condizioni richiede un approccio multifaccettato che consideri sia le opzioni farmacologiche sia quelle psicoterapeutiche. Negli ultimi decenni, la ricerca psichiatrica ha compiuto passi da gigante nella comprensione dei meccanismi biologici e psicologici sottostanti a disturbi come la depressione e il disturbo bipolare, portando allo sviluppo di trattamenti sempre più mirati ed efficaci.
Comprendere i Disturbi dell'Umore: Una Panoramica Dettagliata
I disturbi dell'umore costituiscono una vasta famiglia di condizioni caratterizzate da alterazioni significative dell'umore, dell'energia, della volizione e della cognizione. Tra le sindromi più diffuse e debilitanti figurano il Disturbo Depressivo Maggiore e il Disturbo Bipolare (di tipo I e II). Questi disturbi hanno un'eziopatogenesi complessa, che include una vulnerabilità genetica, l'esposizione a stress ambientali, alterazioni nella neurotrasmissione e nella neuroplasticità.
La depressione, in particolare, colpisce milioni di persone in tutto il mondo, rappresentando una delle principali cause di assenteismo dal lavoro e compromissione del funzionamento sociale e professionale. I sintomi possono variare ampiamente, includendo tristezza persistente, perdita di interesse, alterazioni del sonno e dell'appetito, affaticamento, difficoltà di concentrazione e, nei casi più gravi, pensieri suicidari. È fondamentale distinguere la depressione clinica da stati di tristezza transitori, poiché la prima richiede un intervento terapeutico specifico.
Il disturbo bipolare, invece, è caratterizzato da oscillazioni estreme dell'umore, che spaziano da episodi maniacali o misti a fasi depressive. Il trattamento di una fase maniacale o mista è spesso considerato uno dei momenti più complessi della pratica psichiatrica. Per molti anni, il litio, la carbamazepina e il valproato sono stati gli unici stabilizzanti dell'umore, impiegati in combinazione con neurolettici e benzodiazepine.

Negli ultimi anni, i confini diagnostici dello spettro bipolare si sono ampliati. La definizione di aspetti più sfumati, incompleti o attenuati degli episodi ha portato a una revisione delle percentuali di prevalenza del disturbo bipolare nella popolazione generale. Questa espansione diagnostica ha comportato un impiego sempre più ampio degli stabilizzatori dell'umore, anche in presenza di elevati tassi di comorbidità con disturbi come la fobia sociale, il disturbo di panico, il disturbo ossessivo-compulsivo o l'abuso di sostanze. Inoltre, l'osservazione di aspetti di bipolarità in soggetti con comportamenti antisociali, discontrollo degli impulsi o disturbi di personalità ha posto nuovi interrogativi sulla soglia di inizio del trattamento, in particolare nei soggetti con disturbi ad esordio precoce.
Farmaci Stabilizzatori dell'Umore: Un'Analisi Approfondita
Gli stabilizzatori dell'umore sono una classe di farmaci essenziali nel trattamento dei disturbi dell'umore, in particolare del disturbo bipolare. La loro efficacia è ampiamente documentata e questi farmaci sono considerati trattamenti di prima linea.
Il Litio: Pioniere e Standard di Riferimento
Il litio è considerato tuttora il farmaco di prima scelta nel trattamento delle forme maniacali pure ed è lo stabilizzante antimaniacale per eccellenza, con percentuali di risposta che raggiungono il 78%. La sua validità nella profilassi delle ricadute e delle ricorrenze è ampiamente studiata e consolidata. Studi pionieristici hanno dimostrato la sua efficacia profilattica, ma hanno anche evidenziato i rischi associati alla sua sospensione: interrompere la terapia con litio in un paziente bipolare espone al rischio di ricaduta nel 50% dei casi.
Tuttavia, l'uso del litio presenta limiti noti da tempo: un ridotto range terapeutico, un'elevata incidenza di effetti collaterali e la potenziale interferenza con la funzionalità renale e tiroidea ne hanno ridotto l'uso nelle forme più attenuate di bipolarità. Inoltre, la risposta al trattamento delle forme depressive bipolari è di poco superiore a quella del placebo. Studi recenti hanno identificato una percentuale di pazienti (circa il 55%) che, pur rispondendo inizialmente al litio, sviluppa nel tempo una forma di resistenza al farmaco, con una progressiva perdita di efficacia dopo i primi due anni di trattamento. In questi casi, sono state proposte terapie combinate, associando il litio a valproato e/o carbamazepina.
Il litio ha dimostrato di essere lo stabilizzante con maggiore efficacia profilattica nei confronti delle condotte suicidarie, con una riduzione significativa dei tentativi di suicidio.

Valproato di Sodio: Versatilità e Tollerabilità
Il valproato di sodio ha dimostrato un'efficacia profilattica prevalente in studi in aperto, sia su pazienti con disturbo bipolare che con disturbo schizoaffettivo. Rispetto al litio, il valproato presenta una maggiore facilità d'impiego, con una minore frequenza di abbandono della terapia dovuti agli effetti collaterali (10% contro il 25% del litio). È inoltre una buona opzione nei casi complicati da abuso di sostanze. L'efficacia del valproato nei casi di mania mista è ancora oggetto di dibattito. Per la profilassi a lungo termine, diversi studi hanno dimostrato la sua efficacia nella prevenzione sia della mania che degli episodi depressivi.
Carbamazepina: Un'Opzione nel Trattamento dei Disturbi Bipolari
La carbamazepina è stata ampiamente impiegata negli ultimi due decenni nella profilassi dei disturbi bipolari, sebbene i dati derivanti da studi prospettici placebo-controllati sulla sua efficacia siano limitati. Studi di crossover hanno confrontato il numero di episodi pre-trattamento con quelli ottenuti dopo somministrazione del farmaco, con risultati non univoci. Tre studi hanno documentato la superiorità del litio sulla carbamazepina. La carbamazepina, come il valproato e il litio, sembra essere più efficace nella profilassi delle ricadute maniacali, con una potenziale perdita di efficacia nel tempo. Viene frequentemente utilizzata in schemi di terapia combinata, in particolare in associazione con il litio, per affrontare forme di disturbo bipolare resistenti al litio in monoterapia.
Nuovi Anticonvulsivanti e Altre Opzioni Terapeutiche
Oltre agli stabilizzatori tradizionali, sono stati introdotti nuovi farmaci anticonvulsivanti, come la lamotrigina e il gabapentin, che sembrano utili nel trattamento della depressione cronica e della depressione bipolare. Tuttavia, la mancanza di studi controllati ne ha limitato l'impiego ai casi di mancata risposta agli stabilizzatori tradizionali.
I calcio-antagonisti sono considerati utili nel trattamento della mania acuta, ma la loro efficacia negli episodi depressivi e nella profilassi delle ricadute è ancora dubbia. Studi con verapamil hanno mostrato una buona risposta in soggetti non trattati con litio, e una risposta nettamente inferiore nel sottogruppo di pazienti già in terapia con questo farmaco.
L'impiego dei neurolettici atipici (clozapina, olanzapina, risperidone) è stato proposto sia per il trattamento degli episodi maniacali acuti che per la profilassi, data la sovrapposizione sintomatologica tra spettro bipolare e spettro schizofrenico. Tuttavia, il rischio di induzione di sintomi depressivi deve essere sempre considerato.
ANDREAS ERFURTH Gli stabilizzatori dell'umore in trattamenti a lungo terrmine
Farmaci Antidepressivi: Meccanismi d'Azione e Classificazione
Gli antidepressivi sono farmaci ampiamente utilizzati nel trattamento della depressione e di altri disturbi dell'umore, come l'ansia e il disturbo ossessivo-compulsivo. Essi agiscono principalmente aumentando la disponibilità di neurotrasmettitori nel sistema nervoso centrale, come la serotonina, la norepinefrina e la dopamina.
Inibitori Selettivi della Ricaptazione della Serotonina (SSRI)
Gli SSRI sono la classe di antidepressivi più comunemente prescritta. Agiscono aumentando i livelli extracellulari di serotonina, inibendo il suo processo di ricaptazione nelle terminazioni nervose presinaptiche. Sono generalmente ben tollerati, sebbene possano causare effetti collaterali come nausea, insonnia, cefalea e disfunzioni sessuali. Tuttavia, è importante monitorare attentamente il rischio di un temporaneo aumento dell'agitazione, della depressione e dell'ansia all'inizio del trattamento, soprattutto in bambini e adolescenti, dove può aumentare il rischio di tendenze suicide.
Inibitori della Ricaptazione della Serotonina e della Noradrenalina (SNRI)
Gli SNRI agiscono inibendo la ricaptazione sia della serotonina che della norepinefrina. Presentano un'efficacia e un profilo di sicurezza simili agli SSRI, con effetti collaterali comuni quali nausea, vertigini, secchezza delle fauci e insonnia.
Antidepressivi Triciclici (TCA)
I TCA agiscono inibendo la ricaptazione di serotonina e norepinefrina. Sebbene efficaci, sono meno utilizzati oggi a causa di un profilo di effetti collaterali più sfavorevole rispetto agli SSRI e SNRI, tra cui secchezza delle fauci, stipsi, visione offuscata, sonnolenza e aumento di peso. Presentano inoltre un rischio cardiovascolare in caso di sovradosaggio.
Inibitori delle Monoamino Ossidasi (IMAO)
Gli IMAO sono molto efficaci ma raramente prescritti a causa delle severe restrizioni alimentari e delle precauzioni necessarie per evitare reazioni ipertensive potenzialmente fatali.
Altre Classi di Antidepressivi
Esistono altre classi di antidepressivi, come gli antidepressivi atipici (es. bupropione, mirtazapina), l'agomelatina (antidepressivo melatoninergico) e la ketamina/esketamina, che agiscono attraverso meccanismi d'azione diversi e presentano profili di efficacia e tollerabilità specifici.
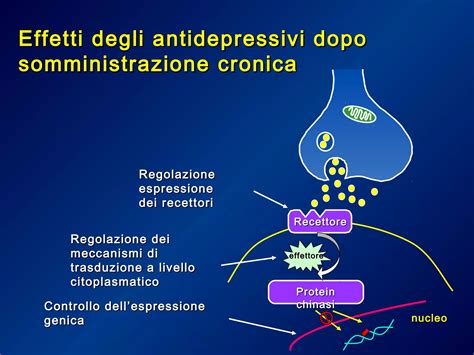
L'Importanza della Psicoterapia e di un Approccio Integrato
Sebbene i farmaci antidepressivi e stabilizzatori dell'umore siano fondamentali nel trattamento dei disturbi dell'umore, la psicoterapia riveste un ruolo altrettanto cruciale. La terapia cognitivo-comportamentale (TCC), ad esempio, è considerata uno dei modelli più efficaci per la comprensione e la cura dei disturbi mentali, aiutando i pazienti a migliorare il proprio modo di pensare, il proprio umore e il proprio comportamento.
La combinazione di terapia farmacologica e psicoterapia spesso produce risultati migliori rispetto ai trattamenti singoli, soprattutto nel prevenire le ricadute a lungo termine. È fondamentale che la scelta del trattamento e la sua gestione siano sempre supervisionate da uno specialista, per garantire l'efficacia e la sicurezza del percorso terapeutico.
La ricerca continua a esplorare nuove frontiere nel trattamento dei disturbi dell'umore, con un'attenzione crescente a terapie non farmacologiche come la stimolazione magnetica transcranica (TMS) e la terapia elettroconvulsivante (ECT), considerate sicure ed efficaci in casi selezionati.
L'obiettivo primario della terapia dei disturbi dell'umore non è solo la risoluzione delle fasi acute, ma soprattutto la prevenzione di episodi futuri, attraverso un approccio integrato e personalizzato che tenga conto delle specifiche esigenze e caratteristiche di ciascun paziente.
tags: #psicofarmaci #per #allegria