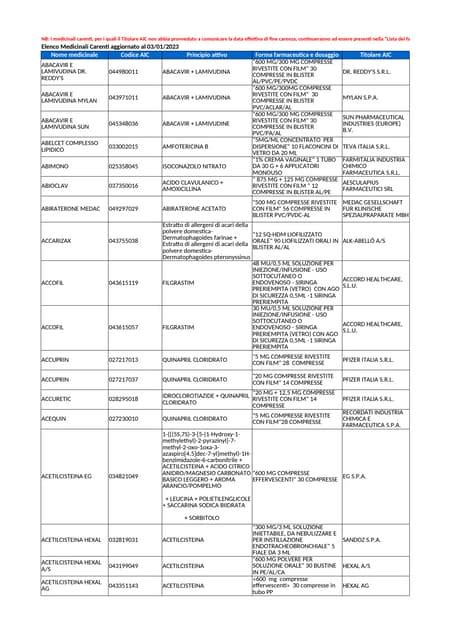
Lo stigma che grava sulle persone affette da un malessere psicologico deriva in molte occasioni dalla paura verso le cure che vengono adottate, compresi gli psicofarmaci. Bisogna dunque conoscere meglio gli psicofarmaci, il loro meccanismo d’azione e il loro utilizzo, così da operare una scelta in piena consapevolezza verso lo stare bene. Operano quindi sotto traccia, per così dire, per modulare l’espressione delle emozioni che noi tutti proviamo in modo fisiologico. La sofferenza diventa intollerabile, e il ricorso ad alcuni tipi di interventi (semplici cambiamenti di vita, i gruppi di auto oppure mutuo aiuto, un primo tentativo di percorso terapeutico) non sortisce alcun effetto se non entro un arco di tempo compreso tra i 6 e i 12 mesi.
Tipologie di Psicofarmaci: Un Panorama Dettagliato
Esistono quattro classi o categorie di psicofarmaci, ciascuna con specifiche indicazioni terapeutiche.
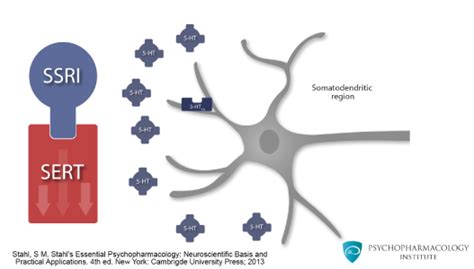
Antidepressivi: Utilizzati per disturbi d’ansia e per il trattamento dei disturbi dell’umore, quali la depressione. Si ricordano, nel dettaglio, gli antidepressivi SSRI, ovvero gli inibitori selettivi della ricaptazione della serotonina. I principi attivi più comuni in questa classe includono paroxetina, sertralina, citalopram, fluoxetina, fluvoxamina e dapoxetina. Gli antidepressivi agiscono sostanzialmente attraverso la modulazione della neurotrasmissione serotoninergica, noradrenergica e dopaminergica. Gli antidepressivi triciclici (TCA) sono stati i primi a essere scoperti, ma oggi sono meno utilizzati a causa dei numerosi effetti collaterali. Gli inibitori selettivi del reuptake di serotonina (SSRI) potenziano in maniera selettiva il segnale del neurotrasmettitore serotonina. Gli inibitori selettivi del reuptake di noradrenalina (NARI) aumentano selettivamente la neurotrasmissione noradrenergica. Gli inibitori del reuptake di dopamina e noradrenalina (DNRI) potenziano soprattutto la trasmissione dopaminergica e, in misura inferiore, anche quella noradrenergica. Infine, gli inibitori delle monoammino ossidasi di tipo A (IMAO-A) aumentano il segnale delle monoamine inibendo gli enzimi deputati al loro metabolismo. Negli ultimi 10 anni, l'utilizzo degli SSRI è progressivamente aumentato in tutto il mondo. Dati italiani evidenziano che nel 1996 il 30% degli antidepressivi venduti era rappresentato da SSRI e il 40% da antidepressivi triciclici (TCA). Nonostante un così diffuso impiego ed almeno 10 anni di commercializzazione nel mondo, il profilo di tollerabilità degli SSRI non è ancora del tutto noto. Gli studi clinici controllati condotti per la registrazione di questi farmaci, infatti, sono stati in grado di riconoscere solamente gli effetti indesiderati più comuni e di facile identificazione. L'associazione tra la comparsa di effetti extrapiramidali e l'assunzione di SSRI è stata suggerita da alcuni studi di monitoraggio delle reazioni avverse di singoli principi attivi, soprattutto fluoxetina, e da numerose segnalazioni di casi singoli di pazienti in trattamento antidepressivo. Al momento, tuttavia, non esistono stime di prevalenza o incidenza condotte su grandi numeri, e perciò attendibili, per cui si può solo compiere un'analisi qualitativa del fenomeno, non una descrizione quantitativa. Uno studio ha analizzato gli effetti indesiderati della fluoxetina in un campione di 5.555 pazienti seguiti in Nuova Zelanda. In 15 casi vi è stata la segnalazione di effetti extrapiramidali quali tremori, distonia, acatisia, discinesia tardiva, trisma e spasmi muscolari agli arti inferiori. Nessuno dei soggetti aveva più di 65 anni. Solo in 7 dei 15 casi i pazienti erano in monoterapia con fluoxetina, negli altri l'antidepressivo era associato a neurolettici (4 casi), litio (2 casi) e metoclopramide (1 caso). La sospensione della fluoxetina ha comportato la risoluzione della sintomatologia extrapiramidale in 12 dei 15 pazienti trattati. Esistono segnalazioni di pazienti in monoterapia con fluoxetina, paroxetina e sertralina che hanno sviluppato sintomi extrapiramidali. In alcuni casi erano probabilmente presenti fattori di rischio, come danni cerebrali o una precedente terapia neurolettica. In ogni caso la sospensione dell'antidepressivo e la sua successiva reintroduzione si associavano in questi pazienti ad una iniziale remissione e ad un ritorno successivo dei sintomi extrapiramidali. A giudicare dal numero di segnalazioni l'acatisia sembra essere relativamente frequente tra gli effetti extrapiramidali. Le segnalazioni si riferiscono in alcuni casi a pazienti che precedentemente avevano assunto neurolettici o altri farmaci, rendendo così piuttosto difficile stabilire un sicuro rapporto di causa. In altri casi i pazienti erano in monoterapia con paroxetina (20 mg/die), fluoxetina (20 mg/die o più), sertralina (100 mg/die), citalopram (20 mg/die) e fluvoxamina (300 mg/die). In rari casi, i dosaggi di antidepressivo erano piuttosto elevati (140 mg/die di fluoxetina). Nella maggior parte delle segnalazioni l'acatisia si è presentata qualche giorno dopo la prescrizione dell'antidepressivo, spesso associata a rigidità muscolare diffusa, insonnia, ansia e, raramente, idee di morte. Va in ogni caso ribadita la difficoltà nello stabilire dei rapporti causali, poiché molti di questi sintomi sono tipici dei pazienti depressi. L'associazione tra disturbi extrapiramidali e SSRI ha suggerito un possibile rischio di insorgenza di discinesia tardiva, tra tutti gli effetti extrapiramidali, certamente il più temibile, visto che, in una percentuale di casi non trascurabile, è irreversibile. In effetti esistono segnalazioni di movimenti discinetici insorti in seguito all'uso prolungato di SSRI, oppure dopo interruzione del trattamento. Questo, però, molto spesso in pazienti con problemi neurologici o pazienti che avevano assunto neurolettici per lunghi periodi. Una donna di 42 anni ha sviluppato un quadro di discinesia tardiva dopo 4 anni di monoterapia con fluoxetina. La sospensione del farmaco, così come l'aggiunta di un neurolettico, provocava un peggioramento della sintomatologia; viceversa, un aumento del dosaggio di fluoxetina risolveva temporaneamente il quadro clinico. Questo andamento della sintomatologia assomiglia molto a quello che si riscontra nei pazienti in trattamento neurolettico che manifestano discinesia tardiva. Anche in questi ultimi, infatti, un aumento del dosaggio di neurolettico migliora temporaneamente il quadro, per peggiorarlo però nel lungo periodo. Nel caso sopracitato, la graduale sospensione della fluoxetina produceva, a lungo termine, una graduale diminuzione dei movimenti discinetici, che tuttavia erano ancora presenti un anno più tardi. I dati attualmente a disposizione, al di là dell'informazione di un rischio di effetti extrapiramidali non ancora quantificabile, non permettono di indicare con sicurezza quali siano i fattori predisponenti alla loro insorgenza. Tuttavia è possibile individuare alcune categorie di soggetti potenzialmente a maggior rischio. Anche per quanto riguarda la gestione dei disturbi extrapiramidali nei pazienti in trattamento con SSRI i dati sono piuttosto scarsi. Esistono delle indicazioni essenzialmente basate sul buon senso e in parte anche derivate dall'esperienza acquisita nella gestione di questi effetti indesiderati nei pazienti che assumono neurolettici. Evidentemente dovrebbe sempre essere tentata la riduzione della posologia fino ad una eventuale sospensione del farmaco. L'eventuale necessità di terapia antidepressiva potrebbe essere fronteggiata con un antidepressivo appartenente ad una diversa classe, un triciclico per esempio come la nortriptilina. Queste considerazioni non si basano comunque su prove di efficacia; è noto che anche i triciclici, gli inibitori delle MAO, il litio e la carbamazepina possono provocare acatisia ed altri effetti extrapiramidali. Gli effetti indesiderati a carico della sfera sessuale in corso di trattamento con antidepressivi sono generalmente sottostimati. Spesso le disfunzioni sessuali vengono interpretate come un sintomo del disturbo che si vuole trattare: diminuzione della libido e dell'attività sessuale sono infatti una delle componenti delle sindromi depressive. Ulteriori fattori confondenti sono rappresentati da eventuali malattie organiche concomitanti, che possono peggiorare i disturbi indotti dal farmaco, e da altre terapie assunte, che possono aumentare gli effetti indesiderati. Da ultimo, si tratta di disturbi difficilmente indagati dal medico e molto spesso non riferiti dal paziente. Uno studio ha messo in evidenza l'importanza di una corretta comunicazione medico-paziente: chiedere se il trattamento comporti problemi legati alla sfera sessuale aumenta di quattro volte la possibilità del riconoscimento. In generale, l'uso di antidepressivi di ogni classe farmacologica si associa a disfunzioni della sfera sessuale: segnalazioni di casi di diminuzione della libido fino all'impotenza, orgasmo ritardato ed anorgasmia interessano praticamente tutti i farmaci antidepressivi. Le disfunzioni sessuali più comunemente segnalate riguardano l'orgasmo, con problemi quali difficoltà, ritardo, diminuzione dell'intensità o durata fino all'anorgasmia; in aggiunta molto frequente sembra essere la diminuzione della libido. Meno frequenti i problemi dell'erezione o dell'eiaculazione. Alcuni studi osservazionali hanno seguito coorti di pazienti in trattamento antidepressivo. Le stime ottenute sono variabili, ma si tratta di un problema piuttosto frequente: gli studi longitudinali riportano una frequenza del 60%, mentre gli studi retrospettivi, che sottostimano il problema, riportano percentuali del 10-20%. Sembra che la frequenza di questi disturbi sia più elevata nei pazienti affetti da depressione maggiore rispetto a quelli trattati con SSRI per altre patologie come attacchi di panico e disturbo ossessivo-compulsivo. In uno studio si sono ottenute stime di incidenza prossime al 70% nei pazienti depressi, mentre nelle altre categorie diagnostiche non si raggiungerebbero frequenze superiori al 10%. Questo evidentemente ripropone la questione dell'attribuzione del sintomo/effetto indesiderato, al farmaco appunto oppure alla patologia. Per gestire questo problema, in letteratura vengono suggerite numerose opzioni terapeutiche che, grosso modo, rientrano in due possibili strategie: agire sulla terapia in corso oppure mettere in atto rimedi specifici. Per quanto riguarda il trattamento con SSRI, in una certa percentuale dei casi si assiste ad una regressione spontanea del disturbo con il passare del tempo. In ogni caso, una strategia fondata sul buon senso è quella di diminuire progressivamente i dosaggi, cercando però di non scendere sotto le dosi minime efficaci per non compromettere il successo del trattamento. Un approccio differente è quello di utilizzare i farmaci cosiddetti 'antidoti', di efficacia quantomeno dubbia e gravati a loro volta effetti collaterali ed interazioni farmacocinetiche e farmacodinamiche con gli SSRI. In letteratura sono presenti solo piccole serie di casi trattati in aperto. Ciò che stupisce è la numerosità delle opzioni. Il più comune antidoto suggerito è la ciproeptadina, ma ci sono numerose segnalazioni anche per la yohimbina, che sembrerebbe efficace nelle disfunzioni erettili, nel contrastare la diminuzione della libido e nell'anorgasmia indotta da SSRI in entrambi i sessi. Vengono inoltre riportati casi di pazienti trattati con successo con amantadina, destroamfetamina, metilfenidato e pemolina. Charles Medawar è stato fra i primi a segnalare la presenza di una sindrome da sospensione negli utilizzatori di SSRI: in una particolareggiata quanto provocatoria ed interessante rassegna, ha ipotizzato per gli SSRI la presenza di problemi di dipendenza e tolleranza simili a quelli che riguardano le benzodiazepine. In seguito molti autori hanno affrontato il problema. Purtroppo attualmente il dibattito verte soprattutto sulle definizioni: quanti sintomi devono essere presenti e per quanto tempo per poter dire che si è in presenza di una sindrome da sospensione? la presenza di sintomi alla sospensione degli SSRI configura o meno una "withdrawal syndrome" per come viene definita dalla American Psychiatric Association? dipendenza e tolleranza fanno parte della sindrome o no, e quindi, è meglio usare il termine di "drug dependance", "withdrawal symptoms" oppure "discontinuation reactions"? Per fornire una stima della frequenza dei casi di sintomi alla sospensione degli SSRI, si è utilizzato il sistema inglese di segnalazione degli effetti indesiderati. Nel periodo di tempo considerato, il 5,1% di tutte le segnalazioni riguardava l'emergenza di sintomi alla sospensione di paroxetina, mentre per gli altri SSRI le stime erano dello 0,9% per la sertralina, 0,4% per la fluvoxamina e lo 0,06% per la fluoxetina. Utilizzando come denominatore il totale delle prescrizioni di questi farmaci, e non il totale delle segnalazioni, gli autori hanno ottenuto una frequenza di segnalazioni/1.000 prescrizioni pari a 0,3 per la paroxetina, 0,03 per sertralina e fluvoxamina, 0,002 per la fluoxetina. Risultati analoghi sono stati ottenuti utilizzando la banca-dati dell'OMS, che raccoglie segnalazioni spontanee provenienti da 47 Paesi. Il tasso di segnalazioni, calcolato come numero di casi per milione di pezzi venduti in DDD per anno, è risultato più alto per paroxetina rispetto agli altri SSRI. La tabella 2 presenta i 7 studi di incidenza fino ad oggi pubblicati. La paroxetina, il più studiato tra gli SSRI, indurrebbe una sindrome da sospensione in una percentuale di pazienti variabile dal 20 al 50%. Percentuali analoghe sono state calcolate per la fluvoxamina, mentre per gli altri antidepressivi i dati sono ancora scarsi per poter trarre delle indicazioni certe. A prima vista parrebbe che la fluoxetina causasse meno degli altri SSRI sintomi alla sospensione. Blomgren e collaboratori, a questo proposito, hanno recentemente portato a termine uno studio clinico controllato che randomizzava pazienti trattati con successo con SSRI alla prosecuzione del trattamento verso la sospensione. Tra i pazienti che interrompevano il trattamento, una sindrome da sospensione si manifestava più frequentemente con la sertralina e la paroxetina rispetto alla fluoxetina. Nella stessa direzione vanno anche i dati di Zajecka e collaboratori provenienti da un analogo studio in cui 395 pazienti trattati con successo con fluoxetina sono stati randomizzati alla prosecuzione del trattamento verso la sospensione. Gli autori non hanno evidenziato l'emergenza di una particolare sintomatologia nei pazienti senza farmaco rispetto a quelli che proseguivano il trattamento, suggerendo l'assenza di una sindrome da sospensione in seguito all'interruzione brusca del trattamento. Le segnalazioni spontanee pubblicate in letteratura sono riportate nella tabella 3. Nella maggior parte delle segnalazioni tale quadro clinico si risolveva spontaneamente nel giro di un paio di settimane. In alcuni casi è stato invece necessario reintrodurre l'antidepressivo per eliminare la sintomatologia che esso stesso aveva prodotto. La relazione tra emergenza di sintomi alla sospensione di SSRI e dosaggio di antidepressivo non è ancora chiara; generalmente viene comunque raccomandata una sospensione più graduale nei casi di terapia a dosaggio elevato. Per quanto riguarda la gestione di questo problema, un atteggiamento preventivo sembra emergere ancora una volta come il più razionale. Gli utilizzatori di antidepressivi dovrebbero essere informati del fatto che l'interruzione brusca della terapia può causare una serie di disturbi, e che tali disturbi sono spesso evitabili scalando gradualmente il dosaggio del farmaco. I disturbi extrapiramidali, quelli della sfera sessuale e la sindrome da sospensione rappresentano un problema in corso di trattamento antidepressivo con SSRI che rimane ancora aperto per quanto riguarda frequenza, gravità e possibili strategie di gestione. La difficoltà di riconoscimento della relazione tra sintomi extrapiramidali e terapia antidepressiva con SSRI è verosimilmente connessa alla relativa rarità del fenomeno. In aggiunta, molto spesso questi sintomi compaiono in pazienti che in passato avevano assunto altri psicofarmaci, aumentando così il rischio di disturbi extrapiramidali; da ultimo, la comorbidità con problemi neurologici può complicare ulteriormente il quadro renden…
Ansiolitici: Come le benzodiazepine, sono tra i farmaci più assunti al mondo dopo gli antinfiammatori. Sono usati per curare stati d’ansia e indurre sonno (prendendo il nome di ipnoinducenti). Le benzodiazepine agiscono potenziando il segnale del GABA, un neurotrasmettitore inibitorio. Sebbene efficaci nel breve termine, un uso prolungato può comportare conseguenze cognitive e un rischio maggiore di sviluppare malattie come l'Alzheimer. La durata consigliata di terapia varia da pochi giorni fino a un massimo di 4 settimane, con una graduale riduzione della dose prima della sospensione.
Stabilizzatori del tono dell’umore: Impiegati soprattutto nei casi di disturbo bipolare e nei disturbi della personalità con sfumature di aggressività e impulsività. Si possono citare il litio (Carbolithium), usato per prevenire il riacutizzarsi delle fasi maniacali o depressive, e la carbamazepina, usata a scopo terapeutico e preventivo per le crisi maniacali.
Antipsicotici: Divisi in due tipologie:
- Convenzionali: Come la clorpromazina, tioridazina, flufenazina, che bloccano i recettori D2 della dopamina.
- Di seconda generazione (atipici): Come l'aripiprazolo, clozapina, ziprasidone, che bloccano i recettori della dopamina con maggiore selettività. La maggior parte degli antipsicotici agisce diminuendo la trasmissione dopaminergica e aumentando quella serotoninergica.
Meccanismo d'Azione e Obiettivi Terapeutici
Gli psicofarmaci hanno come primo e unico scopo, insieme agli interventi terapeutici complementari, quello di migliorare la qualità di vita del paziente, riducendo e contrastando i sintomi presenti. Spesso “liberano” il paziente dai sintomi, consentendogli di riprendere le attività quotidiane e abitudini di vita. Tuttavia, è importante sottolineare che gli psicofarmaci hanno un’azione sulla sintomatologia, ma non affrontano le cause profonde del disturbo. Circa il 30% dei casi di disagio psichico ed emotivo può trarre un beneficio fondamentale dagli psicofarmaci, che agiscono come veri e propri salvavita. Nel restante 70% dei casi, gli psicofarmaci svolgono solo un ruolo iniziale verso la conquista di un nuovo equilibrio.
Durata del Trattamento e Gestione
La maggioranza dei trattamenti farmacologici in psichiatria ha una durata preventivata media di 1-2 anni. Nel caso degli antidepressivi, ad esempio, il trattamento è spesso suddiviso in una fase acuta durante il picco della malattia e una fase di mantenimento, che può variare tra i sei e i nove mesi, durante i quali il paziente continua ad assumere il farmaco per prevenire ricadute e consolidare i progressi ottenuti. Vi sono poi alcune specifiche patologie psichiatriche - come la schizofrenia e il disturbo bipolare - in cui è spesso consigliata una terapia farmacologica di mantenimento, che consente di tenere il disturbo sotto controllo.
Dall’istituzione dei manicomi nel 1904 con la legge “Giolitti”, il ruolo della psichiatria era stato infatti soprattutto di controllo sociale, attraverso la segregazione manicomiale e la conseguente esclusione dalla società di persone ritenute socialmente pericolose o non più adatte alla vita di comunità.
Effetti Collaterali e Rischi
Le ragioni dell’avversione per gli psicofarmaci sono diverse. Il risultato è che oggi esistono ancora tanti preconcetti sull’utilizzo di questi farmaci. È fondamentale affermarlo con chiarezza: i farmaci psichiatrici sono di norma ben tollerati (altro discorso è l’abuso). Possono tuttavia verificarsi degli effetti collaterali, che in ogni caso non superano mai i vantaggi che il paziente ottiene dalla loro assunzione.
Gli effetti collaterali degli psicofarmaci variano molto a seconda della molecola, del dosaggio e della risposta individuale. Tra quelli più comuni si possono riscontrare: disfunzioni sessuali come eiaculazione ritardata e anorgasmia; tachicardia, secchezza delle fauci, costipazione, vertigini; ansia, insonnia, variazioni del peso corporeo; vertigini, stanchezza, reazioni rallentate, sonnolenza; deficit mnemonici, rush cutanei, ipotensione arteriosa.
Un ulteriore e raro effetto collaterale è l’effetto paradosso: con questa espressione si intende la produzione di effetti indesiderati diversi e/o opposti rispetto a quelli previsti e, nel caso in cui si verificasse, è necessario allertare il proprio medico.
Interazioni Farmacologiche e Crisi Elettrolitiche
Durante una terapia con psicofarmaci è fondamentale evitare l’assunzione di alcolici per garantire un corretto trattamento ed evitare complicazioni. In particolare, l’assunzione di alcolici in concomitanza con benzodiazepine può portare a profonda sedazione e fenomeni ipotensivi.
I disturbi elettrolitici, come le alterazioni della concentrazione plasmatica del sodio e del potassio, rappresentano le più comuni reazioni avverse da farmaco in ambito ospedaliero, con i diuretici che emergono come la prima causa di squilibri elettrolitici. L'iponatriemia, in particolare, è il disturbo elettrolitico più comune in ambito ospedaliero (11-24% dei pazienti ricoverati in unità di terapia intensiva) e si associa a un aumento della mortalità. Farmaci di ampio uso come antinfiammatori non steroidei, inibitori di pompa protonica (segnalati casi con omeprazolo ed esomeprazolo), antibiotici, antineoplastici come la vincristina e la ciclofosfamide possono ugualmente essere responsabili di iposodiemia. L’iperpotassiemia è pure comune, osservata ad esempio con l'uso di spironolattone.
I farmaci possono agire sull’omeostasi del potassio sia promuovendone sia inibendone il passaggio nelle cellule, sia interferendo con la sua escrezione renale per l’effetto sull’attività dell’aldosterone, oppure modificando la disponibilità di sodio nel tubulo distale. Di conseguenza numerose segnalazioni riguardano differenti classi di farmaci: inibitori dell’ACE e del recettore per l’angiotensina, betabloccanti, antinfiammatori non steroidei, eparine, farmaci antifungini (ketoconazolo, fluconazolo, itraconazolo), antibiotici come il trimetroprim-sulfametossazolo, ciclosporina e tacrolimus.
Uno studio condotto nel Regno Unito mediante l’uso di registri elettronici e relativo a pazienti seguiti dai medici di medicina generale è emerso che i diuretici tiazidici erano responsabili di disionia nel 20,6% di quanti erano stati sottoposti al controllo dei valori degli elettroliti plasmatici. Nella maggior parte dei casi si trattava di iponatriemia (13,7%). Meno frequente era l’ipopotassiemia (8,5%), osservata soprattutto in associazione con l’uso di tiazidici alle dosi più alte.
La valutazione del rischio dei disturbi elettrolitici è cruciale: non sono solo di frequente riscontro, ma sono in sé potenzialmente fatali, essendo l’iponatriemia causa di alterazioni neurologiche secondarie a edema cerebrale e le alterazioni della potassiemia responsabili di aritmie cardiache. La presenza di ipopotassiemia aumenta inoltre il rischio di reazioni avverse per interazione con altri farmaci come la digitale e la flecainide, di cui potenziano la cardiotossicità. Le condizioni cliniche del paziente condizionano fortemente la tossicità dei farmaci. Per esempio l’ipopotassiemia da farmaci è particolarmente frequente nei soggetti anziani e connessa alle sottostanti condizioni di insufficienza renale, epatica o cardiaca.
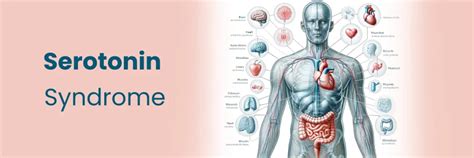
La Sindrome Serotoninergica: Una Complicanza Rara ma Grave
La sindrome serotoninergica è una reazione a un farmaco, potenzialmente fatale, che tendenzialmente causa temperatura corporea elevata, spasmi muscolari e ansia o vaneggiamento. La serotonina è una sostanza chimica che trasmette gli impulsi tra le cellule nervose. La sindrome serotoninergica è la conseguenza di un aumento della stimolazione dei recettori della serotonina nel cervello, solitamente dovuto a farmaci. Può derivare dall’uso di farmaci terapeutici, da un’overdose di alcuni stupefacenti o, più comunemente, da interazioni farmacologiche indesiderate, quando vengono assunti contemporaneamente 2 farmaci che stimolano entrambi i recettori della serotonina (più comunemente un tipo di antidepressivo chiamato inibitore selettivo della ricaptazione della serotonina [SSRI] con tramadolo, un analgesico).
I sintomi, che spesso iniziano entro 24 ore dall’ingestione di un farmaco che ha effetti sui recettori della serotonina, possono variare notevolmente in gravità e includono: ansia, agitazione e irrequietezza, facile impressionabilità e vaneggiamento con confusione; tremore o spasmi muscolari, rigidità muscolare, aumento della frequenza cardiaca, della pressione arteriosa e della temperatura corporea, sudorazione, brividi, vomito e diarrea.
La diagnosi si basa sulla valutazione dei sintomi da parte del medico, sui riscontri all’esame obiettivo, usando criteri specifici, uniti all’anamnesi di assunzione di uno o più farmaci che hanno effetti sui recettori della serotonina. Non esistono esami per confermare la diagnosi; tuttavia, può essere necessaria un’analisi del sangue e dell’urina per escludere altri disturbi.
Il trattamento prevede l’interruzione dei farmaci che hanno effetti sui recettori della serotonina e, nei casi lievi, la prescrizione di un sedativo (ad esempio una benzodiazepina). Nei casi gravi, è necessario il ricovero in un’unità di terapia intensiva. La persona viene raffreddata secondo necessità e possono rendersi necessarie altre misure per il trattamento delle disfunzioni organiche. A volte, se i sintomi non si risolvono rapidamente, può venire somministrato un bloccante della serotonina, come la ciproeptadina.
Come agiscono gli Psicofarmaci sul nostro Cervello?
Psicofarmaci e Psicoterapia: Un'Alleanza per il Benessere
L'uso degli psicofarmaci nel contesto di un percorso di psicoterapia è un argomento che suscita spesso domande e preoccupazioni. Negli ultimi decenni, la ricerca ha sviluppato farmaci sempre più mirati per trattare diversi disturbi psichici, offrendo un supporto prezioso a molte persone. È del tutto normale, però, avere dubbi o timori riguardo a un percorso che integra farmaci e psicoterapia.
Prima di iniziare, è fondamentale una premessa: una terapia farmacologica psichiatrica deve essere sempre e solo intrapresa dopo un'accurata diagnosi e sotto la stretta supervisione di un medico. Solo un medico (psichiatra, neuropsichiatra, neurologo o, in determinate situazioni, il medico di base) può prescrivere psicofarmaci. Psicologi e psicoterapeuti non hanno questa facoltà, ma sono figure cruciali per valutare la necessità di un consulto medico e collaborare attivamente con lo specialista per il benessere della persona.
Molti problemi di salute emotiva e mentale, tuttavia, non sono riducibili a uno squilibrio biochimico. Poiché non modificano i nostri schemi di pensiero e di relazione con le esperienze, i farmaci da soli raramente possono risolvere la radice di un problema psicologico. Usando una metafora, assumere solo farmaci sarebbe come ricucire una ferita da proiettile senza prima estrarre il proiettile: si interviene sul sintomo, ma la causa del dolore rimane.
Quando si affrontano sintomi intensi come quelli legati a forte ansia, attacchi di panico, agorafobia o a disturbi dell'umore, può sembrare quasi impossibile trovare le energie per lavorare su di sé in psicoterapia. In questi contesti, gli psicofarmaci possono agire come un vero e proprio alleato. Il loro scopo è supportare e facilitare il percorso psicoterapico: alleviando i sintomi più invalidanti, creano lo spazio mentale e la stabilità emotiva necessari per affrontare il lavoro terapeutico in modo più profondo ed efficace.
Alcuni studi hanno dimostrato l’efficacia dei farmaci contestualmente alla psicoterapia. Per esempio, la terapia cognitivo comportamentale combinata con farmaci mirati, tende a portare a un miglioramento significativo dei sintomi del disturbo da attacchi di panico e di altri disturbi d’ansia. L'obiettivo finale di un percorso integrato è spesso quello di raggiungere un equilibrio tale da poter ridurre gradualmente, o persino eliminare, la necessità del supporto farmacologico. La psicoterapia, infatti, lavora per fornire strumenti duraturi nel tempo, con un'efficacia a lungo termine che in molti casi si dimostra fondamentale per prevenire le ricadute.
tags: #psicofarmaci #e #crisi #elettrolitica