La ricerca di un sonno sereno, specialmente in presenza di condizioni neurodegenerative come la demenza senile, rappresenta una sfida significativa sia per i pazienti che per i loro caregiver. Un elemento che emerge frequentemente nelle discussioni su questo tema è la melatonina, un ormone naturalmente prodotto dalla ghiandola pineale situata al centro del cervello, fondamentale per la regolazione del nostro ritmo sonno-veglia. La sua notorietà è tale che la melatonina è diventata un ingrediente comune in molti integratori alimentari, sebbene in alcuni Paesi sia classificata e regolamentata come farmaco. Questo articolo si propone di esplorare in modo approfondito il ruolo potenziale della melatonina nella gestione dei disturbi del sonno associati alla demenza senile, analizzando le evidenze scientifiche, i potenziali benefici, i rischi e le interazioni, con un'attenzione particolare alle specifiche esigenze degli anziani.
La Melatonina: Meccanismo d'Azione e Usi Comuni
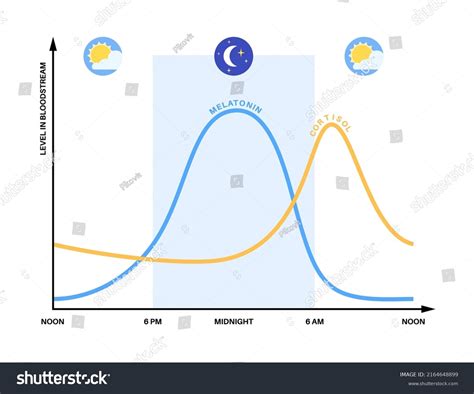
La melatonina è una molecola chiave nel sincronizzare il nostro orologio biologico interno con il ciclo naturale giorno-notte. La sua produzione aumenta con il calare della luce, segnalando al corpo che è ora di prepararsi al riposo, e diminuisce con l'esposizione alla luce, promuovendo la veglia. Questa proprietà rende la melatonina un candidato naturale per affrontare problematiche legate alla disregolazione del sonno.
Gli usi più consolidati della melatonina riguardano il trattamento dell'insonnia e la mitigazione degli effetti negativi associati ai rapidi cambiamenti di fuso orario, come quelli sperimentati dai viaggiatori internazionali, o alle alterazioni del ritmo circadiano dovute a turni di lavoro irregolari. Per coloro che affrontano variazioni di fuso orario, l'assunzione di melatonina nei giorni precedenti la partenza, durante il viaggio e nelle prime notti a destinazione può facilitare l'adattamento. Analogamente, chi lavora su turni può beneficiare dell'assunzione di melatonina prima di coricarsi per migliorare la qualità del riposo.
La ricerca sta esplorando attivamente altre potenziali applicazioni della melatonina. Tra queste, spicca l'interesse per il suo utilizzo nei pazienti nelle fasi iniziali della malattia di Alzheimer. L'obiettivo è risincronizzare il loro ritmo sonno-veglia, che spesso si altera con il progredire della malattia, e per contrastare il cosiddetto "sindrome del tramonto", un insieme di sintomi come confusione, agitazione, aggressività e ansia che tendono a manifestarsi o intensificarsi nel tardo pomeriggio e sera. Altre aree di indagine includono il disturbo affettivo stagionale, una forma di depressione legata ai mesi invernali, e la gestione dell'ansia pre e post-operatoria, dato che una percentuale significativa di pazienti manifesta ansia prima di un intervento chirurgico.
Melatonina e Demenza Senile: Evidenze e Considerazioni
Nel contesto della demenza senile, i disturbi del sonno sono estremamente comuni e debilitanti. La perdita di sincronizzazione del ritmo circadiano è una delle manifestazioni precoci e più frustranti di queste patologie. La melatonina, in quanto regolatore del sonno, è stata oggetto di studi per valutare la sua efficacia nel migliorare la qualità del riposo e ridurre i sintomi comportamentali associati.
I dati scientifici disponibili suggeriscono che gli integratori di melatonina possono effettivamente influenzare il ritmo sonno-veglia, potenzialmente aiutando alcuni individui affetti da sindrome da cambiamento di fuso orario o insonnia temporanea. Tuttavia, le evidenze a sostegno della sua efficacia nel trattamento dell'insonnia cronica sono ancora scarse.
Per quanto riguarda la malattia di Alzheimer, sono stati condotti tentativi di utilizzare la melatonina per migliorare la qualità del sonno e attenuare i sintomi legati al calar del sole, come confusione, aggressività, irrequietezza e ansia. L'idea è che, ripristinando un ritmo sonno-veglia più regolare, si possano ridurre questi disturbi comportamentali.
Tuttavia, è fondamentale sottolineare che le raccomandazioni da parte di autorevoli organizzazioni sanitarie, come l'American Academy of Sleep Medicine, sconsigliano l'uso di integratori di melatonina negli anziani con demenza. Questa raccomandazione si basa su diverse considerazioni. In primo luogo, negli anziani, la melatonina può rimanere attiva nell'organismo per un periodo più prolungato rispetto ai giovani, aumentando il rischio di sonnolenza diurna e potenziali cadute. In secondo luogo, la qualità e la quantità di melatonina presente nei diversi prodotti in commercio possono variare notevolmente, e le etichette non sempre riflettono accuratamente il contenuto effettivo. Questo solleva preoccupazioni sulla sicurezza e sull'efficacia dei prodotti.
Un aspetto cruciale da considerare è che, in alcuni Paesi, la melatonina è classificata come farmaco e richiede prescrizione medica. La sua disponibilità come integratore in altri mercati può creare confusione riguardo al suo status regolatorio e alla necessità di supervisione medica.
Potenziale di Beneficio e Rischi Associati alla Melatonina
Nonostante le incertezze, la melatonina continua ad essere esplorata per i suoi potenziali benefici. Per coloro che si trovano ad affrontare problematiche legate al sonno, o che desiderano trattare o prevenire gli effetti del jet lag, la melatonina può rappresentare un'opzione da considerare. Tuttavia, la maggior parte delle persone, specialmente coloro che intendono assumere la melatonina in modo continuativo, dovrebbe consultare preventivamente il proprio medico.
È essenziale essere consapevoli dei possibili effetti collaterali. Tra i più comuni si annoverano mal di testa, capogiri, nausea, sonnolenza e, in alcuni casi, una depressione transitoria. La melatonina può anche esacerbare una depressione preesistente, e non sono ancora del tutto chiari gli effetti a lungo termine del suo utilizzo.
MELATONINA: come, quando e perché
La somministrazione di melatonina, in particolare nei bambini, dovrebbe avvenire sotto stretto controllo medico. Particolare cautela è richiesta per i soggetti affetti da epilessia, poiché la melatonina potrebbe aumentare la frequenza delle crisi convulsive. Allo stesso modo, le persone con malattie autoimmuni dovrebbero evitarne l'assunzione, in quanto la melatonina potrebbe peggiorare tali condizioni.
Vi sono anche implicazioni per la fertilità: la melatonina potrebbe ridurla, e la sua sicurezza durante la gravidanza e l'allattamento al seno non è ancora stata stabilita.
Un aspetto preoccupante emerso negli ultimi tempi è l'aumento di segnalazioni di effetti collaterali significativi legati all'uso di melatonina, alcuni dei quali hanno richiesto il ricovero ospedaliero. Questo problema è talvolta aggravato dall'ingestione accidentale di melatonina da parte dei bambini. La variabilità del contenuto di melatonina tra i prodotti e la potenziale imprecisione delle etichette contribuiscono a questo quadro di incertezza e rischio.
Interazioni Farmacologiche e Controindicazioni Specifiche
Le interazioni tra melatonina e altri farmaci rappresentano un'area di grande importanza clinica, soprattutto per i pazienti anziani che spesso assumono regimi terapeutici complessi.
La melatonina può potenziare l'effetto del warfarin, un anticoagulante, aumentando così il rischio di emorragie. Può anche amplificare gli effetti sedativi di farmaci come le benzodiazepine, aumentando la sonnolenza e il rischio di cadute.
Inoltre, la melatonina può ridurre l'efficacia dei farmaci anticonvulsivanti, incrementando il potenziale rischio di convulsioni. Può anche interagire con la metanfetamina, potenziandone gli effetti collaterali.
È altrettanto importante considerare che alcuni farmaci possono influenzare i livelli di melatonina endogena. Ad esempio, la fluvoxamina (un antidepressivo), gli estrogeni e gli antibiotici chinolonici possono aumentare i livelli di melatonina nel corpo. Al contrario, farmaci come la carbamazepina (un anticonvulsivante) e la rifampicina (un antibiotico) possono ridurne i livelli.
Alla luce di queste potenziali interazioni e rischi, vi sono specifiche categorie di persone per le quali l'assunzione di melatonina è fortemente sconsigliata:
- Soggetti affetti da demenza.
- Pazienti con epilessia.
- Individui con malattie autoimmuni.
- Donne che stanno cercando una gravidanza.
- Pazienti che assumono warfarin.
Approcci Alternativi e Considerazioni sulla Gestione della Demenza Senile
Nel caso specifico di un anziano con demenza senile, diabete, ipercolesterolemia e ipertensione, che assume una terapia farmacologica consolidata (glibomet, micardis, paroxetina, colver, dedralen, simvastatina, amlopol), e che manifesta disturbi del sonno severi con agitazione e allucinazioni notturne, la melatonina potrebbe non essere la soluzione ottimale o sufficiente.
La storia raccontata di una nonna che, dopo un ictus, ha sviluppato demenza senile e gravi disturbi del sonno, evidenzia la complessità della gestione di tali condizioni. Nonostante l'uso di diversi farmaci e integratori, tra cui le gocce "EN", punture specifiche (che causavano sonnolenza eccessiva e stitichezza), e infine gli integratori a base di melatonina (Pineal Notte), i risultati sono stati transitori o insoddisfacenti. La prescrizione di Seroquel (quetiapina), un antipsicotico, associata agli altri farmaci, ha portato a effetti collaterali severi, rendendone necessaria l'immediata sospensione.
Questa situazione sottolinea l'importanza di un approccio olistico e altamente personalizzato. La demenza senile, specialmente quando associata a condizioni mediche preesistenti e a eventi acuti come un ictus, altera profondamente la fisiologia e la neurochimica dell'individuo, rendendo le risposte ai trattamenti imprevedibili.
Le gocce "EN", spesso a base di benzodiazepine, possono fornire un sollievo temporaneo ma presentano il rischio di dipendenza, confusione e peggioramento dei disturbi cognitivi a lungo termine. Le punture che causavano sonnolenza prolungata possono creare un circolo vizioso, disturbando ulteriormente il ritmo sonno-veglia naturale e causando problemi come la stitichezza, che a sua volta aumenta il disagio e l'agitazione.
La mancata efficacia o l'efficacia transitoria della melatonina in questo caso potrebbe essere dovuta a diversi fattori: la gravità della demenza, l'interferenza con la complessa terapia farmacologica in corso, o una risposta individuale atipica. L'American Academy of Sleep Medicine's raccomandazione contro la melatonina negli anziani con demenza appare particolarmente pertinente in questo scenario.
La ricerca di un sedativo utile, che non contrasti con la terapia esistente e sia sicuro, è una priorità. In questi casi, la consulenza con un neurologo specializzato in disturbi cognitivi e comportamentali, o con uno psichiatra esperto in geriatria, diventa fondamentale. Potrebbero essere considerate alternative terapeutiche, come altri farmaci che agiscono su specifici neurotrasmettitori coinvolti nel sonno e nell'agitazione, sempre con un'attenta valutazione del rapporto rischio-beneficio e del monitoraggio degli effetti collaterali.
La gestione dei disturbi comportamentali nella demenza senile spesso richiede un approccio multimodale che non si limiti alla farmacologia. Strategie non farmacologiche, come la creazione di un ambiente serale tranquillo, la limitazione degli stimoli visivi e uditivi, routine prevedibili, terapia occupazionale mirata a stimolare l'attività diurna e a ridurre l'irrequietezza serale, e tecniche di rilassamento, possono giocare un ruolo complementare significativo.
Nel caso specifico della nonna, in cui i momenti di lucidità diurna sono presenti, è importante sfruttarli per incoraggiare l'attività fisica leggera e l'interazione sociale, al fine di promuovere un miglior sonno notturno. La gestione della stitichezza, se presente, è altrettanto cruciale per il benessere generale.

È comprensibile la ricerca di una soluzione "magica", ma la realtà della demenza senile e dei suoi disturbi associati è complessa e richiede pazienza, monitoraggio costante e un team medico multidisciplinare. La speranza di trovare un sedativo efficace che non interferisca con la terapia in corso rimane, ma deve essere perseguita con la massima cautela e sotto stretta supervisione medica, esplorando tutte le opzioni disponibili, sia farmacologiche che non farmacologiche.
Integratori a Base di Erbe e Approcci Complementari
Accanto alla melatonina, esistono altri integratori e approcci complementari che vengono talvolta utilizzati per favorire il sonno e la calma. La formula delle "Pineal Notte Gocce", menzionata nella documentazione, include estratti naturali di piante officinali come la valeriana, la passiflora e la melissa. Queste erbe sono tradizionalmente riconosciute per le loro proprietà calmanti e rilassanti.
La valeriana è forse l'erba più studiata per i disturbi del sonno. Si ritiene che agisca aumentando i livelli di un neurotrasmettitore chiamato acido gamma-amminobutirrico (GABA) nel cervello, che ha un effetto sedativo.
La passiflora è un'altra pianta utilizzata per le sue proprietà ansiolitiche e sedative. Anche in questo caso, si ipotizza un meccanismo d'azione legato al GABA.
La melissa, o erba limoncina, è tradizionalmente impiegata per alleviare lo stress e migliorare l'umore, con effetti potenzialmente benefici sul sonno.
L'assunzione di tali integratori, tipicamente consigliata circa 30 minuti prima di coricarsi, mira a indurre uno stato di rilassamento che faciliti l'addormentamento e il mantenimento del sonno.
Tuttavia, è importante ricordare che, sebbene siano di origine naturale, anche questi integratori possono avere effetti collaterali e interagire con farmaci. La loro efficacia può variare notevolmente da persona a persona. Nel contesto di un paziente anziano con molteplici patologie e una politerapia in corso, l'introduzione di qualsiasi nuovo integratore, erboristico o meno, dovrebbe sempre avvenire previa consultazione medica. Il medico curante o uno specialista potrà valutare la compatibilità con la terapia attuale e il potenziale rischio di interazioni.
La sicurezza e l'efficacia di questi rimedi naturali nella popolazione anziana con demenza senile sono ancora oggetto di studi e richiedono un'attenta valutazione caso per caso. La variabilità nella composizione dei prodotti erboristici e la mancanza di standardizzazione possono rappresentare ulteriori sfide.
Pertanto, mentre gli integratori a base di erbe come quelli presenti in "Pineal Notte Gocce" possono offrire un'alternativa o un complemento ad altri trattamenti, la prudenza e la supervisione medica rimangono indispensabili per garantirne un uso sicuro ed efficace.
La gestione dei disturbi del sonno nella demenza senile è un percorso complesso che richiede un approccio personalizzato, un monitoraggio attento e una stretta collaborazione tra paziente, caregiver e équipe medica. La melatonina e altri rimedi naturali possono avere un ruolo, ma solo all'interno di un piano di cura ben definito e sotto guida professionale.