L'obesità è una condizione medica complessa e multifattoriale, definita dall'Organizzazione Mondiale della Sanità (OMS) come un "eccessivo accumulo di tessuto adiposo che può nuocere alla salute". Questa definizione sottolinea la natura patologica dell'eccesso di peso, che va oltre una semplice questione estetica, incidendo profondamente sullo stato di salute generale dell'individuo. La classificazione dell'obesità si basa sull'Indice di Massa Corporea (BMI), ottenuto dividendo il peso in chilogrammi per l'altezza in metri al quadrato (kg/m²). Un BMI superiore a 30 kg/m² indica obesità, ulteriormente suddivisa in lieve (30-34,9 kg/m²), moderata (35-39,9 kg/m²) ed estrema o di terzo grado (≥40 kg/m²).
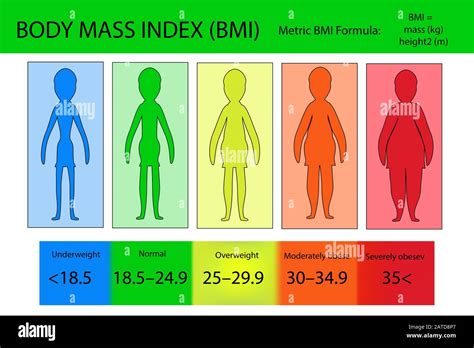
In Italia, i dati dell'Istituto Nazionale di Statistica (ISTAT) del 2016 evidenziano una prevalenza significativa di eccesso ponderale nella popolazione adulta, con il 45,9% di individui in sovrappeso o obesi. Questa percentuale aumenta con l'età, sottolineando la natura cronica e progressiva della condizione. Tuttavia, il BMI da solo è insufficiente per comprendere appieno la complessità dell'obesità. Essa è infatti una sindrome multideterminata, influenzata da una complessa interazione di fattori genetici, metabolici, psicologici e socio-culturali.
Le Radici Multifattoriali dell'Obesità
L'obesità può essere classificata in endogena ed esogena. L'obesità endogena è associata a fattori genetici, squilibri ormonali, metabolici, predisposizione familiare o conseguenze di patologie come accidenti vascolari o neoplasie. L'obesità esogena, invece, deriva principalmente da uno squilibrio tra apporto calorico e dispendio energetico, aggravato da sedentarietà, fattori psicologici e sociali.
La dimensione psicologica gioca un ruolo cruciale. Molte persone con obesità presentano una bassa competenza emotiva, insoddisfazione per il proprio corpo, fragilità dell'autostima e una sensazione di inefficienza. I fattori socio-culturali contemporanei, con l'enfasi mediatica sul binomio bellezza del corpo-valore personale, la disponibilità di cibo ipercalorico e l'influenza delle dinamiche familiari nelle prime esperienze alimentari, contribuiscono ulteriormente a questa complessità. Le precoci esperienze relazionali, in particolare il legame con la figura materna durante l'alimentazione, sono fondamentali per lo sviluppo della capacità di distinguere tra mondo interno ed esterno e per la regolazione affettiva. Come sottolineato da Bion, le esperienze emotive associate all'alimentazione sono alla base della formazione dei sistemi deduttivi e della capacità di pensiero.
Studi su famiglie e gemelli hanno evidenziato un'influenza genetica nelle anomalie metaboliche che predispongono all'obesità, soprattutto in contesti di alta disponibilità alimentare e sedentarismo cronico. Fattori individuali, come comportamenti impulsivi o compulsivi legati a depressione o ansia, possono anch'essi contribuire all'eccessiva introduzione di cibo. Inoltre, l'uso prolungato di alcuni farmaci è stato associato all'insorgenza dell'obesità.
Le Conseguenze Fisiche e Psichiche dell'Obesità
L'eccessivo accumulo di massa grassa è correlato a un'ampia gamma di problematiche di salute fisica, che impattano significativamente sulla qualità della vita. Tra queste figurano il diabete mellito non insulino-dipendente, malattie coronariche, disturbi biliari, specifici tipi di cancro (endometrio, colon, colecisti, prostata, reni, mammella), disordini muscoloscheletrici e respiratori (inclusa la sindrome delle apnee da sonno), dislipidemia, ipertensione arteriosa, cardiopatia ischemica, infarto miocardico e ictus cerebrale. Si osservano inoltre alterazioni della fertilità, complicazioni in gravidanza, ridotta attività fisica, problemi posturali, diminuzione dell'equilibrio e un conseguente aumento del rischio di cadute.
Sul fronte psichico, l'obesità è ampiamente correlata a disturbi psichiatrici come il "binge eating disorder" (disturbo da alimentazione incontrollata), il "night eating syndrome" (sindrome da alimentazione notturna), disturbi depressivi, disturbi d'ansia e disturbi di personalità (borderline, evitante e dipendente). Caratteristiche psicologiche frequenti nella persona obesa includono un cattivo riconoscimento di sé, un'immagine corporea distorta, la svalutazione del proprio corpo, scarsa capacità di "insight" (introspezione), difficoltà nell'identificare e descrivere i propri stati affettivi e, di conseguenza, una marcata difficoltà nella regolazione della vita emotiva.
La Chirurgia Bariatrica: Un Percorso Complesso
La chirurgia bariatrica rappresenta uno degli interventi più efficaci per ottenere una significativa perdita di peso e mantenerla nel lungo termine. Tuttavia, la riduzione ponderale non garantisce una remissione automatica dell'obesità, poiché il peso è solo uno degli elementi che la caratterizzano. L'indicazione alla chirurgia bariatrica segue criteri precisi, tra cui un BMI elevato (≥40 kg/m², o ≥35 kg/m² in presenza di comorbidità), un'età compresa tra 18 e 65 anni, un'obesità di durata superiore a 5 anni e il fallimento di precedenti tentativi di perdita di peso con metodi non chirurgici. Sono inoltre fondamentali la disponibilità a un follow-up post-operatorio prolungato e l'assenza di controindicazioni significative.
Le controindicazioni includono obesità secondaria a cause endocrine trattabili, neoplasie, alto rischio operatorio, patologie gravi non correlate all'obesità, malattie psichiatriche severe e disturbi dell'alimentazione che compromettano la compliance, nonché abuso di alcol o droghe. La valutazione psicosociale preoperatoria è essenziale, sebbene non esista ancora un consenso univoco sugli strumenti da utilizzare. L'obiettivo è escludere pazienti con psicopatologie gravi che potrebbero peggiorare post-intervento e selezionare soggetti con disturbi psichici secondari all'obesità, per i quali la chirurgia potrebbe avere effetti positivi.
Il Metodo Rorschach nell'Analisi del Profilo Psicologico dell'Obesità
La valutazione psicologica del paziente obeso richiede una prospettiva sia sincronica (il qui e ora) che diacronica (la storia del paziente) per elaborare trattamenti integrati ed efficaci. Focalizzarsi esclusivamente sulla riduzione del peso trascurando le altre determinanti dell'obesità aumenta drasticamente il rischio di fallimento a lungo termine.
In questo contesto, il metodo Rorschach emerge come uno strumento privilegiato per esplorare il profilo psicologico e personologico della donna con obesità. Questo test proiettivo, basato su 10 tavole con macchie d'inchiostro ambigue, permette di indagare il modo in cui i soggetti percepiscono il proprio corpo, le relazioni con l'ambiente esterno, la loro affettività, le reazioni allo stress e la connessione tra distorsioni percettive e cognitive e la gestione del peso.
Uno studio clinico condotto su un gruppo di 10 donne con un BMI medio di 41,86±9,9 kg/m² ha utilizzato il metodo Rorschach per esplorare il loro profilo psicologico. L'analisi delle risposte ha evidenziato un limitato senso pratico e creativo nella gestione della vita quotidiana, un controllo rigido delle emozioni, turbamento affettivo e un senso di inadeguatezza. Tuttavia, l'esame della realtà e l'adattamento sociale sono risultati sufficienti.
Il primo e più completo Video Corso su la Psicodiagnostica Rorschach
Il valore proiettivo del metodo Rorschach consente di cogliere la sofferenza psichica della persona obesa, la rappresentazione e l'immagine del Sé, e di identificare l'interazione tra stato psicofisico e investimenti emotivi.
Meccanismi di Difesa nell'Obesità: Uno Studio sul Defense Mechanisms Inventory (DMI)
Un'ulteriore indagine sui meccanismi di difesa di persone con obesità moderata e grave, condotta su un campione di 204 individui (164 donne e 40 uomini) tramite il Defense Mechanisms Inventory (DMI), ha rivelato un profilo difensivo significativamente differente dalla popolazione normativa. Il gruppo di obesi tende a utilizzare un pattern difensivo caratterizzato da una gestione deficitaria dell'aggressività. Questa aggressività viene spesso trasformata nel suo opposto attraverso meccanismi di evitamento e negazione dei conflitti, o reindirizzata verso se stessi, manifestandosi con bassa autostima, autosvalutazione e idealizzazione altrui.
L'analisi dei risultati ha anche indicato che fattori come età, sesso e grado di obesità influenzano questo profilo difensivo. L'esplorazione dei meccanismi di difesa fornisce indicazioni preziose per l'elaborazione di strategie terapeutiche mirate.
L'Impatto dello Stigma sul Peso e la Necessità di un Approccio Olistico
Lo stigma sul peso, inteso come svalutazione sociale della persona a causa del suo peso corporeo, è un fenomeno pervasivo che influenza anche il sistema sanitario. Spesso, la visione riduzionista dell'obesità la attribuisce principalmente a scelte personali, scarsa motivazione o mancanza di autocontrollo, ignorando la sua complessa eziologia biopsicosociale.
Studi recenti evidenziano come lo stigma sul peso sia diffuso anche tra i professionisti sanitari, manifestandosi con una comunicazione meno empatica, un minor coinvolgimento del paziente nelle decisioni e una tendenza ad attribuire i sintomi al peso, trascurando altre possibili cause. Nei pazienti, lo stigma provoca aumento dello stress, peggioramento della salute mentale, evitamento delle cure e rischio di aumento ponderale. Contrariamente all'idea che il pregiudizio possa favorire il cambiamento, i dati dimostrano che lo stigma attiva circuiti di minaccia, vergogna e difesa, favorendo la disregolazione emotiva e comportamenti alimentari disfunzionali.
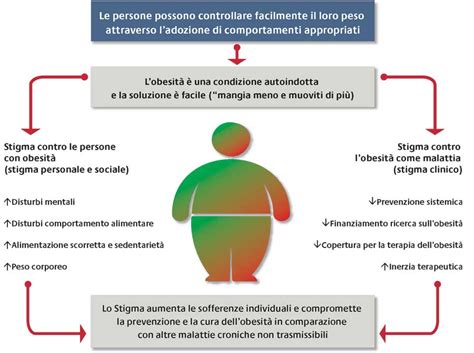
La cultura medica stessa contribuisce a normalizzare lo stigma quando il BMI è l'unico criterio clinico, il linguaggio è implicitamente colpevolizzante e si ignora la complessità dell'obesità. Ridurre lo stigma non significa abbassare gli standard di cura, ma migliorarli attraverso la formazione del personale sanitario, l'adozione di un linguaggio centrato sulla persona, una valutazione olistica della salute e la costruzione di relazioni terapeutiche basate su rispetto, equità e compassione.
È quindi fondamentale adottare un approccio olistico nella presa in carico dei pazienti con obesità, integrando tutte le dimensioni che influenzano la loro salute e il loro percorso di vita. Ciò include un'assistenza multidisciplinare (medico di base, endocrinologo, nutrizionista, psicologo, psichiatra), screening regolari per i disturbi mentali, intervento precoce di professionisti della salute mentale e supporto psicologico mirato, sia individuale che di gruppo. L'obesità è una patologia multifattoriale con un forte impatto sulla salute mentale, e affrontare questa complessità è essenziale per migliorare la qualità della vita dei pazienti.