Il Disturbo da Deficit dell’Attenzione e Iperattività (ADHD) rappresenta una delle condizioni del neurosviluppo più diffuse e oggetto di intensa ricerca scientifica. Pur manifestandosi prevalentemente in età infantile, le sue ripercussioni si estendono significativamente nell'adolescenza e nell'età adulta, influenzando profondamente la vita quotidiana, le relazioni interpersonali e il percorso professionale. Comprendere a fondo la sua nosografia, ovvero la classificazione e la descrizione delle sue caratteristiche, è fondamentale per una diagnosi accurata e un intervento efficace.
Definizioni e Caratteristiche Fondamentali dell'ADHD
L'ADHD, acronimo di Attention Deficit Hyperactivity Disorder, si traduce in italiano come Disturbo da Deficit di Attenzione e Iperattività. È una sindrome complessa caratterizzata da un pattern persistente di disattenzione e/o iperattività-impulsività che risulta più frequente e grave di quanto tipicamente osservato in individui di pari livello di sviluppo. Questo disturbo del neurosviluppo, che si manifesta solitamente prima dei 12 anni, compromette lo sviluppo del funzionamento personale, sociale, scolastico e/o lavorativo.
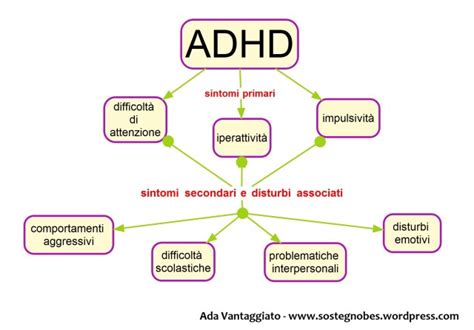
Le manifestazioni sintomatologiche principali dell'ADHD si articolano in tre aree: disattenzione, iperattività e impulsività.
La Disattenzione nell'ADHD
La disattenzione si manifesta quando un individuo ha difficoltà a prestare attenzione ai dettagli, commette errori di distrazione nei compiti scolastici o in altre attività, e fatica a mantenere la concentrazione durante lo svolgimento di compiti o attività ludiche. Si osserva una scarsa capacità di ascolto diretto, difficoltà nel seguire le istruzioni e nel portare a termine i compiti richiesti. L'organizzazione di compiti e attività risulta spesso compromessa, e vi è una tendenza a evitare, disinteressarsi o rifiutare attività che richiedono uno sforzo mentale prolungato. La perdita frequente di oggetti necessari per svolgere attività, la facilità di distrazione e la sbadataggine nelle attività quotidiane sono ulteriori indicatori di disattenzione. L'attenzione selettiva e l'attenzione sostenuta sono le funzioni maggiormente compromesse, ma anche le funzioni esecutive, in particolar modo la pianificazione e la memoria di lavoro, possono risultare deficitarie.
Iperattività e Impulsività
L'iperattività comporta un'eccessiva attività motoria. Nei bambini, ciò si traduce spesso nell'incapacità di stare seduti tranquillamente in contesti che lo richiedono, come la scuola o la chiesa. Possono muovere continuamente mani o piedi, alzarsi in classe, correre o arrampicarsi eccessivamente in situazioni inappropriate. Negli adulti, l'iperattività tende a manifestarsi come irrequietezza e agitazione continua, piuttosto che come iperattività motoria palese.
L'impulsività si riferisce ad azioni affrettate che hanno il potenziale per un esito negativo. Nei bambini, ciò può manifestarsi nell'attraversare la strada senza guardare; negli adolescenti e negli adulti, può tradursi nell'interruzione improvvisa degli studi o nell'abbandono di un posto di lavoro senza considerare le conseguenze. I pazienti con ADHD spesso rispondono prima che le domande siano completate, hanno difficoltà ad aspettare il proprio turno e tendono a interrompere o comportarsi in modo invadente.
Classificazione e Sottotipi dell'ADHD
Il Manuale Diagnostico e Statistico dei Disturbi Mentali, Quinta Edizione (DSM-5), attualmente nella sua versione rivista (DSM-5-TR), consente di classificare l'ADHD in tre sottotipi principali, a seconda della predominanza dei sintomi:
- Variante con disattenzione predominante: In questo caso, i sintomi sono riconducibili principalmente alla disattenzione. Questa forma può essere più subdola, portando genitori e insegnanti a trascurare la sintomatologia, poiché l'iperattività e l'impulsività non sono evidenti.
- Variante con iperattività/impulsività predominante: La maggior parte dei sintomi appartiene alle categorie dell'iperattività e dell'impulsività.
- Tipo combinato: Questo è il sottotipo più comune, specialmente in età evolutiva, ed è caratterizzato da una combinazione significativa di sintomi di disattenzione, iperattività e impulsività.
Per porre una diagnosi di ADHD secondo i criteri del DSM-5-TR, è necessario che siano presenti un numero pari o superiore a sei sintomi per ciascuna area di disattenzione o di iperattività-impulsività (o entrambe, nel caso del tipo combinato) per almeno sei mesi. Tali sintomi devono essere molto più evidenti rispetto a quanto atteso per un bambino di pari sviluppo, verificarsi in almeno due contesti differenti (ad esempio, a casa e a scuola) e interferire significativamente con le funzionalità quotidiane. Negli adolescenti e negli adulti, il numero richiesto di sintomi per ciascuna area si riduce a cinque.
Evoluzione Storica e Nosografica dell'ADHD
La descrizione clinica dell'ADHD affonda le sue radici all'inizio del XX secolo, con il pediatra inglese Still che nel 1902 ne delineò le caratteristiche. Nel corso del tempo, il disturbo è stato identificato con diverse denominazioni, tra cui "sindrome ipercinetica" e "disfunzione cerebrale minima", riflettendo la continua evoluzione della comprensione scientifica. L'inserimento dei criteri per i disturbi psichiatrici dell'età evolutiva nei manuali diagnostici internazionali (come l'ICD-8 nel 1966 e il DSM-II nel 1968) ha segnato tappe importanti. Tuttavia, i continui cambiamenti nosografici e dei rispettivi criteri hanno generato dubbi a livello di classificazione e difficoltà nel processo diagnostico, con conseguenze anche sulle ricerche epidemiologiche. La necessità di discernere tra un quadro psicopatologico e un temperamento vivace ha reso cruciale la definizione di criteri diagnostici precisi.
Cause e Fattori di Rischio dell'ADHD
L'ADHD non riconosce una causa singola e specifica, ma è il risultato di una complessa interazione di fattori genetici, neurobiologici, ambientali e comportamentali.
Componenti Genetiche e Neurobiologiche
Studi di genetica hanno evidenziato un'associazione tra l'ADHD e determinati geni, in particolare quelli coinvolti nella produzione e nella trasmissione di neurotrasmettitori come la dopamina e la noradrenalina. Alterazioni nei sistemi dopaminergico e noradrenergico, che giocano un ruolo cruciale nella regolazione dell'attenzione, della motivazione e del controllo degli impulsi, sono state implicate nella fisiopatologia del disturbo. Le aree cerebrali che governano le emozioni e la motivazione, come il sistema limbico e le connessioni fronto-mesencefaliche, mostrano differenze strutturali e funzionali in individui con ADHD rispetto alla popolazione generale. Deficit nella struttura e nel funzionamento della corteccia prefrontale, responsabile della pianificazione, dell'organizzazione dei comportamenti e del controllo inibitorio, sono anch'essi fattori rilevanti. La familiarità del disturbo è significativa, con un rischio aumentato di ADHD nei parenti di primo grado di individui diagnosticati.
Biodiversità di cervelli: la storia evolutiva dell'ADHD | Barbara Ilardo | TEDxPisa
Fattori Ambientali e Comportamentali
Diversi fattori ambientali sono stati associati a un aumentato rischio di sviluppare l'ADHD. Tra questi rientrano fattori di rischio prenatali come l'esposizione prolungata a fumo di sigaretta, l'assunzione di alcol o droghe durante la gravidanza, l'ipertensione materna, lo stress, complicazioni durante il parto, la nascita pretermine e un basso peso alla nascita (<1500g). Altri fattori includono traumi cranici, deficit di ferro, apnea ostruttiva del sonno, esposizione al piombo e esperienze infantili avverse. Sebbene questi fattori non causino direttamente l'ADHD, possono favorire alterazioni genetiche o disfunzioni nello sviluppo cerebrale che predispongono all'insorgenza del disturbo.
Comorbilità e Diagnosi Differenziale
L'ADHD spesso coesiste con altri disturbi psichiatrici, una condizione nota come comorbilità, che può rendere la diagnosi più complessa e ritardare l'intervento terapeutico. Tra le comorbilità più frequenti si annoverano i disturbi dell'apprendimento (come la dislessia), i disturbi dello spettro autistico (ASD), il disturbo oppositivo-provocatorio (DOP) e il disturbo della condotta (DC). La dislessia evolutiva, ad esempio, co-occorre con l'ADHD in una percentuale significativa di casi (15-40%), suggerendo la condivisione di fattori di rischio genetici, ambientali e cognitivi.
La diagnosi differenziale è cruciale per distinguere l'ADHD da altre condizioni che possono presentare sintomi simili, come disturbi dell'umore, disturbi d'ansia, disturbi del sonno o problemi di comunicazione. I sintomi manifestati in età prescolare possono essere legati a difficoltà di comunicazione presenti in altri disturbi del neurosviluppo o a problemi comportamentali. La valutazione medica deve quindi escludere attentamente altre condizioni potenzialmente trattabili che potrebbero contribuire alla sintomatologia.
ADHD nell'Età Adulta e Impatto sulla Vita Quotidiana
Sebbene l'ADHD sia considerato un disturbo dell'infanzia, le differenze neurofisiologiche sottostanti persistono nell'età adulta, e i sintomi comportamentali continuano a essere evidenti in circa la metà dei casi. Negli adulti, l'iperattività si manifesta spesso come irrequietezza, mentre la disattenzione può comportare difficoltà nel completare compiti, nella gestione del tempo e nell'organizzazione. Gli adulti con ADHD sono a maggior rischio di disoccupazione, scarso rendimento scolastico, difficoltà relazionali, abuso di sostanze, criminalità e incidenti.
La diagnosi di ADHD nell'adulto può essere più complessa, poiché i sintomi possono sovrapporsi a quelli di altri disturbi mentali. La conferma della presenza di manifestazioni sintomatologiche prima dei 12 anni è fondamentale e può richiedere la revisione di registrazioni scolastiche o l'intervista ai familiari.
Diagnosi e Trattamento dell'ADHD
La diagnosi di ADHD è clinica e si basa su una valutazione completa che include colloqui clinici, esami neurologici, valutazione delle abilità cognitive, interviste ai genitori e agli insegnanti, e l'uso di scale di valutazione specifiche (come la Vanderbilt Assessment Scale, la Conners Comprehensive Behavior Rating Scale e l'ADHD Rating Scale-5).
Il trattamento dell'ADHD è generalmente multimodale e personalizzato, combinando approcci farmacologici e non farmacologici.
Trattamenti Farmacologici
I farmaci stimolanti (come il metilfenidato) e non stimolanti (come l'atomoxetina) sono spesso prescritti per gestire i sintomi principali dell'ADHD, agendo sulla neurotrasmissione cerebrale. La scelta del farmaco, il dosaggio e il monitoraggio degli effetti sono responsabilità del medico specialista.
Trattamenti Non Farmacologici
I trattamenti non farmacologici includono interventi psicoeducativi, terapie comportamentali e programmi di "parent training" per i genitori, "child training" per i bambini e "teacher training" per gli insegnanti. Questi approcci mirano a migliorare le abilità di autoregolazione, la gestione del tempo, l'organizzazione e le strategie di coping. Anche le terapie digitali, come videogiochi terapeutici specificamente progettati per l'ADHD, stanno emergendo come strumenti complementari.
L'Importanza del Supporto Familiare e Sociale
Lo stile genitoriale gioca un ruolo cruciale nella gestione dell'ADHD. Un supporto genitoriale adeguato, che incoraggi l'espressione emotiva e fornisca una guida chiara e coerente, può agire come fattore di resilienza, riducendo il rischio di comorbidità come il disturbo oppositivo-provocatorio. Al contrario, uno stile genitoriale autoritario o aggressivo può esacerbare la disregolazione emotiva e aumentare il rischio di sviluppare altri disturbi. Le relazioni familiari influenzano significativamente la regolazione emotiva del bambino con ADHD, e la disregolazione può essere considerata un effetto secondario del disturbo.
Ricerca e Monitoraggio sull'ADHD
La ricerca sull'ADHD è in continua evoluzione, con istituti come l'Istituto Mario Negri che svolgono un ruolo attivo nel monitoraggio e nello studio del disturbo. Registri nazionali e regionali consentono di raccogliere dati preziosi sulla prevalenza, sui percorsi diagnostici e terapeutici, e sull'efficacia dei diversi trattamenti. Questi registri aiutano a quantificare il carico di lavoro dei centri di riferimento, a monitorare l'uso dei farmaci e a identificare le comorbilità più frequenti. Studi specifici vengono condotti anche per analizzare la "transizione", ovvero il passaggio dei giovani con ADHD dai servizi pediatrici a quelli per adulti, un'area in cui la continuità delle cure rappresenta una sfida significativa.
La comprensione approfondita dell'inquadramento nosografico dell'ADHD, delle sue cause, delle sue manifestazioni e delle strategie di intervento è essenziale per offrire un supporto efficace agli individui affetti da questo complesso disturbo del neurosviluppo e per migliorare la loro qualità di vita.
tags: #inquadramento #nosografico #adhd