La sindrome del piriforme è una condizione che, pur essendo descritta in letteratura medica solo all'inizio del Novecento e definita con la terminologia attuale nel 1947, continua a rappresentare un enigma diagnostico e terapeutico per molti. Caratterizzata da un dolore localizzato nella regione glutea che si irradia lungo il decorso del nervo sciatico, questa sindrome presenta una natura mista, potendo provocare sia sintomi muscolari che neuropatici. La complessità della sua gestione risiede nella sua eziologia spesso multifattoriale e nella sovrapposizione sintomatologica con altre patologie, in particolare la sciatalgia.
Anatomia e Funzione del Muscolo Piriforme
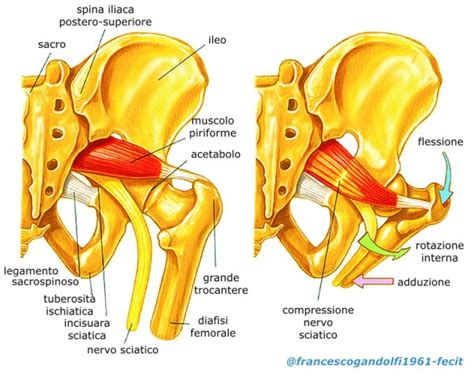
Il muscolo piriforme, un muscolo piatto di forma triangolare, origina dalla parte interna del sacro per poi inserirsi al di sotto del collo femorale, nella regione del gluteo. La sua funzione è cruciale per i movimenti dell'anca, partecipando attivamente all'abduzione, all'extrarotazione e alla retroversione del bacino. La sua posizione anatomica è di particolare rilievo clinico, poiché si trova a stretto contatto con il nervo sciatico, il nervo più lungo e voluminoso del corpo umano. Questa vicinanza fa sì che qualsiasi problematica a carico del muscolo piriforme possa facilmente influenzare il nervo sciatico, mimando i sintomi di una lombosciatalgia.
Cosa è la Sindrome del Piriforme?
Con il termine "sindrome del piriforme" si fa riferimento a quell'insieme di sintomi e segni che derivano dall'irritazione o dalla compressione del nervo sciatico da parte del muscolo piriforme. In condizioni normali, il nervo sciatico passa in profondità al di sotto del muscolo piriforme per poi fuoriuscire attraverso il canale sottopiriforme. Tuttavia, in presenza di spasmi, ipertrofia (ingrossamento), infiammazione o alterazioni anatomiche del muscolo piriforme, quest'ultimo può esercitare una pressione sul nervo sciatico. Questo intrappolamento del nervo sciatico è la causa principale della sintomatologia dolorosa e dei disturbi associati alla sindrome. È importante distinguere questa condizione dalla sciatalgia vera e propria, che origina dalla compressione del nervo sciatico a livello delle vertebre lombari, spesso a causa di ernie discali. La sindrome del piriforme viene infatti talvolta definita "falsa sciatalgia" proprio per questa differenza nell'origine del disturbo.
Cause e Fattori Predisponenti
Le cause esatte che portano allo sviluppo della sindrome del piriforme non sono ancora completamente elucidate, ma diverse ipotesi sono state avanzate. Circa il 50% dei pazienti riferisce un evento traumatico nella zona glutea, come una caduta sulle natiche, che può risalire anche a diversi mesi prima dell'insorgenza del dolore.
Tra i fattori che possono contribuire alla compressione del nervo sciatico da parte del muscolo piriforme, si annoverano:
- Traumi diretti: Cadute, colpi o interventi chirurgici nella regione pelvica o addominale possono causare lesioni o la formazione di aderenze che interessano il muscolo piriforme.
- Microtraumi ripetuti: Un uso eccessivo del muscolo, come nel caso di lunghe camminate, corse su lunghe distanze, o una pressione diretta e prolungata sul muscolo (ad esempio, sedersi a lungo su un portafoglio voluminoso nella tasca posteriore dei pantaloni), può portare a infiammazione e spasmi.
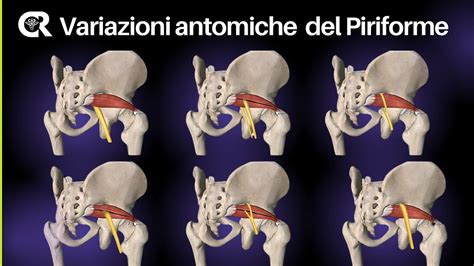
- Varianti anatomiche: Esistono diverse varianti anatomiche che possono predisporre allo sviluppo della sindrome. In circa il 15% dei casi, il nervo sciatico passa attraverso il muscolo piriforme stesso, aumentando il rischio di compressione. Altre varianti riguardano la forma o l'ipertrofia del muscolo piriforme.
- Attività sportive: Movimenti ripetuti di estensione o rotazione dell'anca, tipici di sport come la corsa, l'arrampicata o il ciclismo, possono sovraccaricare il muscolo piriforme.
- Sedentarietà prolungata: Mantenere la posizione seduta per lunghi periodi, specialmente su superfici rigide o non ergonomiche, può esercitare una pressione costante sul muscolo piriforme.
- Alterazioni posturali e biomeccaniche: Disfunzioni articolari, alterazioni posturali, o problemi a carico dell'articolazione sacro-iliaca possono influenzare la meccanica del bacino e del muscolo piriforme.
- Fattori di rischio specifici: Condizioni come la sacroileite, la protesi dell'anca, o persino il neuroma di Morton (che altera il carico sull'arto inferiore) possono indirettamente predisporre allo sviluppo di questa sindrome.
- Differenze anatomiche di genere: La sindrome del piriforme tende a colpire maggiormente le donne (con un rapporto stimato di 6:1 rispetto agli uomini). Questo è attribuito alla maggiore ampiezza del bacino femminile, che può rendere il muscolo piriforme naturalmente più lungo e più suscettibile a sovraccarichi.
Sintomi e Manifestazioni Cliniche
Il sintomo principale della sindrome del piriforme è il dolore localizzato nella regione glutea, che può variare da una sensazione di tensione a un dolore acuto e profondo. Questo dolore può irradiarsi lungo la parte posteriore della coscia, fino al polpaccio e, nei casi più severi, fino al piede. Oltre al dolore, i pazienti possono sperimentare:
- Formicolio e intorpidimento: Sensazioni di "spilli e aghi" o una perdita di sensibilità lungo il decorso del nervo sciatico.
- Bruciore: Una sensazione di calore o bruciore nella zona interessata.
- Limitazione della mobilità: Difficoltà nel camminare, nel salire le scale, o nel mantenere la posizione seduta per periodi prolungati. Il dolore spesso peggiora con queste attività.
- Dolore durante la deambulazione e la corsa: L'attività fisica, specialmente quella che coinvolge movimenti dell'anca, può esacerbare i sintomi.
- Dolore durante la posizione seduta: Stare seduti, soprattutto su superfici dure o sul bordo di una sedia, può aumentare la pressione sul muscolo piriforme e sul nervo sciatico.
- Possibile coinvolgimento del nervo pudendo: In rari casi, un muscolo piriforme contratto può comprimere anche il nervo pudendo, causando sintomi nella regione perineale.
È importante notare che la sintomatologia è spesso sovrapponibile a quella della sciatalgia, rendendo la diagnosi differenziale cruciale.
Test Sindrome del Piriforme | Deep Gluteal Syndrome
Diagnosi: Un Percorso Complesso
La diagnosi della sindrome del piriforme non è semplice e immediata, poiché non esiste un singolo esame strumentale definitivo. Si basa principalmente su un approccio clinico che prevede diverse fasi:
- Anamnesi: Raccolta dettagliata della storia clinica del paziente. Il medico interroga il paziente sui sintomi, la loro insorgenza, frequenza, intensità, i fattori scatenanti e allevianti, eventuali traumi subiti, il tipo di attività sportiva praticata e lo stile di vita (ad esempio, sedentarietà).
- Esame Obiettivo: Valutazione fisica che include:
- Esame posturale e dell'andatura: Analisi della postura, dell'allineamento degli arti inferiori, della mobilità del bacino e della colonna lombare.
- Test specifici: Il medico può eseguire test clinici volti a provocare dolore o a valutare la funzione del muscolo piriforme e l'irritazione del nervo sciatico. Tra questi i più comuni sono il test di Pace, il test di Freiberg, il FAIR test (Flexion, Adduction, Internal Rotation) e il test di attivazione del muscolo piriforme (eseguito in posizione prona con rotazione esterna dell'anca). La palpazione del muscolo piriforme può rivelare spasmi o aree di tensione.
- Valutazione della forza e dell'allungamento muscolare: Si valuta la capacità del muscolo piriforme di effettuare i movimenti per cui è deputato.
- Esami Diagnostici Strumentali (per esclusione): Per escludere altre patologie con sintomatologia simile (come ernie discali, stenosi lombare, sofferenze dell'articolazione sacro-iliaca, coxalgia), il medico può prescrivere esami come:
- Radiografie: Per valutare la struttura ossea.
- Risonanza Magnetica (RM): Utile per visualizzare tessuti molli, dischi intervertebrali e nervi, permettendo di escludere patologie spinali o compressive a quel livello.
- Tomografia Computerizzata (TC): Fornisce immagini dettagliate delle strutture ossee e può essere utile in alcuni casi.
- Ecografia: Può essere impiegata per valutare il muscolo piriforme e le strutture circostanti.
La diagnosi differenziale è un passaggio fondamentale per distinguere la sindrome del piriforme da condizioni come la lombosciatalgia, la sindrome delle faccette articolari lombari, l'infiammazione del disco o altre cause pelviche di dolore.
Trattamenti e Rimedi: Un Approccio Multidisciplinare
La gestione della sindrome del piriforme si basa prevalentemente su un trattamento conservativo, che mira a ridurre l'infiammazione, alleviare il dolore e ripristinare la funzionalità muscolare. La fisioterapia gioca un ruolo centrale in questo percorso.
Terapia Farmacologica:
- Farmaci Antinfiammatori Non Steroidei (FANS): Come ibuprofene o naprossene, possono essere prescritti per alleviare il dolore e ridurre l'infiammazione nella fase acuta.
- Miorilassanti: Possono essere utilizzati per ridurre gli spasmi muscolari.
- Corticosteroidi: Iniezioni locali di farmaci corticosteroidei intorno al muscolo piriforme possono essere efficaci nel ridurre l'infiammazione e il dolore, specialmente nei casi più resistenti.
- Tossina Botulinica: In casi selezionati, l'iniezione di tossina botulinica può essere considerata per il suo effetto decontratturante sul muscolo.
Fisioterapia e Terapia Manuale:
- Esercizi di Stretching: L'allungamento mirato del muscolo piriforme è fondamentale per ridurne la tensione e la pressione sul nervo sciatico. Esercizi come portare il piede del lato dolente sul ginocchio controlaterale e applicare una leggera pressione sul ginocchio piegato sono molto utili.
- Esercizi di Rafforzamento e Mobilità: Un programma personalizzato di esercizi mira a migliorare la forza, l'elasticità e la mobilità dell'anca e dei muscoli circostanti, favorendo una corretta biomeccanica.
- Terapia Manuale: Tecniche come la compressione ischemica (massaggio profondo) e la massoterapia sono utilizzate per favorire l'afflusso di sangue, ridurre gli spasmi muscolari e sciogliere le tensioni.
- Terapia Educazionale: Modifiche dello stile di vita sono cruciali. Questo include evitare posizioni che scatenano i sintomi (come stare seduti a lungo), adottare posture ergonomiche e mantenere un'attività fisica regolare.
Rimedi Casalinghi:
- Impacchi Caldo/Freddo: L'applicazione alternata di ghiaccio (avvolto in un panno) e calore sulla zona dolente può aiutare ad alleviare il dolore e l'infiammazione.
- Riposo a Breve Termine: Un breve periodo di riposo (idealmente non superiore alle 48 ore) e l'interruzione delle attività che aggravano il dolore possono essere utili nella fase acuta.
Chirurgia: L'intervento chirurgico è considerato solo nei casi in cui il trattamento conservativo non abbia dato risultati soddisfacenti e la sindrome sia invalidante. Le opzioni chirurgiche includono la decompressione del nervo sciatico, il rilascio del muscolo piriforme o la rimozione di aderenze o tessuti cicatriziali. Tuttavia, i risultati della chirurgia non sono sempre garantiti.
La prognosi per la sindrome del piriforme è generalmente eccellente se trattata correttamente. L'aderenza del paziente al piano terapeutico, l'esecuzione regolare degli esercizi e la volontà di modificare le abitudini predisponenti sono fattori chiave per un recupero completo e per prevenire le recidive.
Durata e Recupero
La durata della sindrome del piriforme può variare notevolmente a seconda della causa sottostante, della gravità dell'irritazione del nervo sciatico e della tempestività del trattamento. Nei casi più lievi, i sintomi possono migliorare in poche settimane con un trattamento conservativo adeguato. Nei casi più complessi o con una marcata irritazione del nervo, il recupero può richiedere diversi mesi. Per gli atleti, la ripresa completa dell'attività sportiva dovrebbe avvenire solo dopo il recupero totale della funzionalità e l'assenza di dolore, seguendo scrupolosamente le indicazioni del medico e del fisioterapista.
Affidarsi a professionisti sanitari preparati, come medici specialisti (ortopedici, fisiatri) e fisioterapisti esperti in disturbi muscolo-scheletrici e osteopatia, è fondamentale per una diagnosi accurata e per impostare un percorso di cura personalizzato ed efficace. Imparare a riconoscere i segnali del proprio corpo e intervenire tempestivamente può fare una grande differenza nel percorso di guarigione.
tags: #dolore #al #piriforme #effetto #psicosomatico