Il sonno, pilastro fondamentale del benessere umano, è spesso compromesso da una varietà di disturbi che incidono profondamente sulla salute fisica, mentale e sulla qualità della vita. La Medicina del Sonno emerge come disciplina specialistica dedicata a comprendere, diagnosticare e trattare queste complesse problematiche, con un'enfasi crescente sulla necessità di un approccio multidisciplinare. La gestione dei disturbi del sonno, in particolare delle sindromi respiratorie come l'Obstructive Sleep Apnea Syndrome (OSAS), richiede un'integrazione di competenze mediche e scientifiche, superando le barriere tradizionali tra le varie specialità.
L'Importanza Cruciale della Medicina del Sonno
La perdita cronica di sonno e i disturbi ad essa correlati rappresentano una sfida sanitaria e sociale di vasta portata. Si stima che in Italia, la sola Sindrome delle Apnee Notturne (OSAS) colpisca circa due milioni di individui. Questi disturbi non sono semplici inconvenienti, ma condizioni gravi che influenzano negativamente quasi ogni aspetto della salute. La ridotta produttività individuale, l'incremento di incidenti sul lavoro e alla guida, il peggioramento della qualità della vita, le alterazioni del benessere familiare e la compromissione dello sviluppo intellettivo nei più giovani sono solo alcune delle conseguenze.
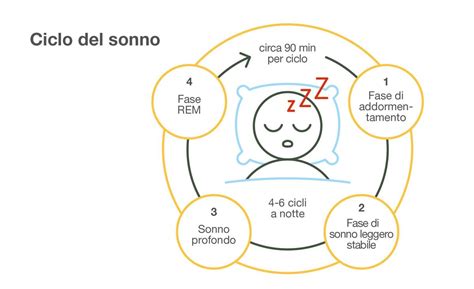
Inoltre, i disturbi respiratori insonno e la perdita cronica di sonno sono strettamente associati a patologie croniche quali obesità, diabete, ipertensione, malattie cardiovascolari e ictus. La sonnolenza diurna, sintomo cardine della perdita di sonno, compromette la vigilanza e le prestazioni lavorative e scolastiche, aumentando drasticamente il rischio di incidenti. La gravità di queste conseguenze sottolinea l'urgenza di un'adeguata diagnosi e trattamento.
Comprendere i Disturbi Respiratori in Sonno: L'OSAS
Tra i disturbi del sonno più rilevanti, le apnee notturne, definite anche OSAS, occupano una posizione di rilievo. Almeno la metà dei russatori abituali presenta apnee notturne. Questa condizione si manifesta con episodi ripetuti di ostruzione delle alte vie aeree durante il sonno, che portano a una diminuzione ciclica della quantità di ossigeno nel sangue (ipossia). Il corpo reagisce a queste interruzioni respiratorie con ampi movimenti muscolari e, talvolta, con risvegli notturni, anche non coscienti.
Questi eventi possono causare aumenti patologici della frequenza cardiaca e della pressione arteriosa, verificandosi centinaia di volte per notte. La conseguenza diretta è la frammentazione del sonno, con una significativa riduzione delle fasi di riposo profondo, essenziali per il recupero fisico e mentale. È fondamentale distinguere tra apnee ostruttive, causate da una chiusura fisica delle vie aeree (con sforzi respiratori evidenti), e apnee centrali, in cui il meccanismo di controllo della respirazione è alterato (senza movimenti toracici o addominali).
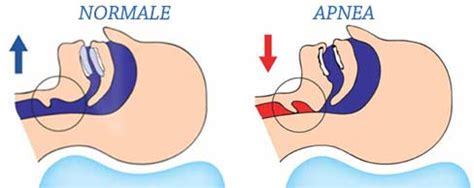
Le apnee e le ipopnee (riduzioni parziali del flusso aereo) sono considerate significative se di durata superiore ai 10 secondi e, nel caso delle ipopnee, se accompagnate da una riduzione dell'ossigenazione del sangue (desaturazione).
Diagnosi: Il Ruolo Chiave della Polisonnografia
La diagnosi definitiva della Sindrome delle Apnee Notturne non può prescindere da una valutazione strumentale completa condotta durante il sonno, nota come Polisonnografia (PSG). Questo esame diagnostico permette di identificare con certezza l'esistenza e l'entità delle apnee notturne, registrando contemporaneamente parametri neurofisiologici e cardiovascolari.
Prima di sottoporsi a una polisonnografia, è essenziale valutare alcuni fattori preliminari che suggeriscono la necessità di approfondimento:
- Russamento abituale e persistente.
- Pause respiratorie nel sonno riferite dal partner o da familiari.
- Eccessiva sonnolenza diurna.
- Risvegli con senso di soffocamento.
- Indici antropometrici come un Indice di Massa Corporea (BMI) superiore a 29.
- Circonferenza del collo aumentata (superiore a 43 cm per gli uomini, 41 cm per le donne).
- Presenza di alterazioni cranio-facciali o anomalie oro-faringee che possono restringere le vie aeree superiori.
Polisonnografia: l'esame che misura il sonno
La polisonnografia completa è indicata anche per patologie più complesse come parasonnie, epilessia notturna e disturbi comportamentali del sonno, registrando attività cerebrale, movimenti oculari e delle gambe, oltre ai parametri cardiorespiratori. Un monitoraggio cardiorespiratorio, più semplificato, può essere sufficiente in alcuni casi per valutare specifici parametri respiratori e cardiaci. Entrambi gli esami vengono eseguiti in modo da minimizzare il disagio del paziente, permettendo di dormire nel proprio letto e di mantenere le proprie abitudini.
Il Percorso Terapeutico: Personalizzazione e Multidisciplinarietà
La gestione dei disturbi del sonno, e in particolare dell'OSAS, richiede un approccio personalizzato e spesso multidisciplinare. La maggior parte degli individui affetti da disturbi del sonno non viene diagnosticata e, di conseguenza, non riceve alcun trattamento. Questa lacuna diagnostica e terapeutica comporta costi sanitari e sociali elevati, oltre a un impatto significativo sulla salute individuale.
È fondamentale superare un gap culturale: i pazienti devono comprendere che non esistono "pillole magiche" per il sonno e che la risoluzione di problemi cronici come l'insonnia o l'OSAS richiede tempo, un'anamnesi approfondita e test diagnostici adeguati. La necessità di una gestione integrata e multidisciplinare diventa ancora più pressante per i pazienti che presentano patologie del sonno multiple o combinate.
I Centri Multidisciplinari per la ricerca e la cura dei disturbi del sonno nascono proprio per rispondere a questa esigenza. Essi integrano diverse competenze mediche e tecniche per offrire un percorso diagnostico-terapeutico completo. L'approccio pone la massima attenzione all'anamnesi e alla storia clinica del paziente nel suo complesso, non limitandosi al solo disturbo respiratorio o del sonno.
L'Equipe Multidisciplinare
L'efficacia di questi centri risiede nella loro equipe, composta da specialisti con diverse competenze:
- Responsabile del Centro: Spesso uno specialista in Medicina Interna con expertise nei Disturbi Respiratori in Sonno.
- Specialisti in Geriatria e Neurofisiopatologia: Per valutare gli aspetti legati all'invecchiamento e all'attività cerebrale durante il sonno.
- Neurologo: Essenziale per la diagnosi di disturbi neurologici che influenzano il sonno.
- Pneumologo: Indispensabile per la gestione delle problematiche respiratorie.
- Cardiologo: Per valutare le implicazioni cardiache dei disturbi del sonno.
- Otorinolaringoiatra: Per intervenire sulle cause anatomiche delle ostruzioni delle vie aeree.
- Endocrinologo: Per indagare legami con disturbi metabolici o ormonali.
- Radiologo: Per indagini diagnostiche di imaging.
- Figure Tecniche: Nutrizionisti, fisioterapisti e psicologi possono fornire un supporto integrato durante il percorso terapeutico.
Ogni membro dell'equipe sottoscrive un codice etico volto a garantire un approccio centrato sul paziente e sull'integrazione delle competenze.
Le Diverse Manifestazioni dei Disturbi del Sonno
I disturbi del sonno non si limitano alle sole apnee notturne. Essi comprendono un'ampia gamma di condizioni che alterano la qualità e la quantità del riposo notturno:
- Disturbi Respiratori in Sonno: Come l'OSAS e il russamento (roncopatia), causati da ostruzioni parziali o totali delle vie aeree superiori. Sebbene a volte sottovalutati, possono portare a conseguenze serie, inclusi incidenti da colpo di sonno.
- Disturbi del Ritmo Circadiano: Alterazioni del ciclo sonno-veglia di 24 ore, che possono manifestarsi con difficoltà ad addormentarsi o a mantenere il sonno in orari socialmente accettabili.
- Parasonnie: Fenomeni atipici che insorgono durante il sonno o ne disturbano l'inizio/mantenimento. Esempi includono il sonnambulismo, il disturbo comportamentale della fase REM, il bruxismo (digrignamento dei denti) e la sindrome delle gambe senza riposo (RLS). Le parasonnie sono più comuni nei bambini, ma possono persistere o manifestarsi anche in età adulta.
La difficoltà ad addormentarsi o a mantenere un sonno continuato per periodi prolungati (mesi) è un segnale d'allarme. Allo stesso modo, il risveglio mattutino con sensazione di stanchezza, mancanza di forze o apatia indica un sonno non ristoratore, spesso dovuto a microrisvegli frequenti o a un sonno troppo leggero.
Impatto sulla Vita Quotidiana e sulla Salute Mentale
Un riposo notturno inadeguato influisce negativamente non solo sull'energia fisica, ma anche sulla lucidità mentale. Durante il sonno, il sistema nervoso si rigenera; una sua carenza compromette la concentrazione, la capacità decisionale e la performance cognitiva generale.
La correlazione tra disturbi del sonno e alterazioni dell'umore è ben documentata. Un sonno disturbato può portare a nervosismo, irritabilità e sbalzi d'umore, mentre emozioni intense possono, a loro volta, compromettere la qualità del sonno. Questa interazione bidirezionale può peggiorare significativamente la qualità della vita, generando conflitti interpersonali e sul posto di lavoro.
Strategie Terapeutiche Innovative
La scelta della terapia per i disturbi del sonno dipende dalla causa sottostante e dalla gravità della condizione. Le opzioni terapeutiche includono:
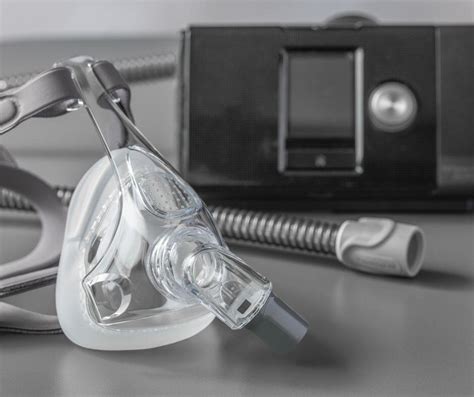
- Trattamento Ventilatorio (CPAP/BiPAP): Per l'OSAS moderata-severa, la terapia con Continuous Positive Airway Pressure (CPAP) o Bilevel Positive Airway Pressure (BiPAP) è altamente efficace. Questi dispositivi forniscono un flusso d'aria continuo attraverso una maschera indossata durante il sonno, mantenendo aperte le vie aeree. Il trattamento viene proseguito al domicilio del paziente, con incontri periodici per ottimizzare la terapia.
- Apparecchi Odontoiatrici: Protesi orali che avanzano leggermente la mandibola, utili in alcuni casi di OSAS lieve-moderata o russamento.
- Terapia Chirurgica: Opzioni chirurgiche otorinolaringoiatriche o maxillo-facciali sono riservate ai casi più gravi che non rispondono ad altre terapie, mirando a correggere le ostruzioni anatomiche delle vie aeree.
- Terapie Comportamentali e Cognitive: Particolarmente utili per l'insonnia, mirano a modificare pensieri e comportamenti che ostacolano il sonno.
- Interventi sullo Stile di Vita: Modifiche dietetiche (gestione del peso corporeo), attività fisica regolare e igiene del sonno sono fondamentali per migliorare la qualità del riposo.
I Centri Multidisciplinari giocano un ruolo cruciale nell'identificare la strategia terapeutica più idonea, personalizzandola sulle esigenze specifiche di ciascun paziente e monitorando costantemente i risultati. La formazione continua del personale medico e paramedico, così come l'educazione dei pazienti sui loro disturbi e sulle opzioni di trattamento, sono componenti essenziali di questi centri. L'obiettivo è fornire un supporto completo, dalla prevenzione alla diagnosi, dalla cura al monitoraggio a lungo termine, per restituire ai pazienti una vita più sana e serena.
tags: #disturbi #del #sonno #specialista