La sclerosi multipla (SM) è una patologia cronica complessa che colpisce il sistema nervoso centrale. Sebbene i sintomi fisici siano spesso i più evidenti, è fondamentale riconoscere che i disturbi comportamentali, emotivi e cognitivi giocano un ruolo altrettanto significativo nel determinare la qualità della vita e le prestazioni quotidiane dei pazienti. Questi sintomi, comuni e multiformi nella SM, possono manifestarsi per una varietà di ragioni, tra cui reazioni normali a una malattia cronica, conseguenze dirette della patologia, preesistenti disturbi mentali, insorgenza indipendente di patologie psichiatriche, o effetti collaterali dei farmaci. La comprensione approfondita di queste manifestazioni è cruciale per un approccio terapeutico completo e per migliorare il benessere dei pazienti.
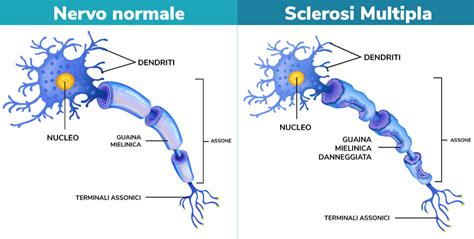
La Prevalenza e la Natura dei Disturbi Comportamentali
I disturbi comportamentali sono una componente frequente nella SM, interessando una porzione significativa della popolazione affetta, anche nei casi in cui la disabilità fisica è lieve. Studi hanno evidenziato la presenza di apatia, disinibizione e disfunzione esecutiva in una percentuale considerevole di pazienti, arrivando fino a un terzo. È importante notare che questi disturbi possono manifestarsi indipendentemente dallo stadio della malattia, dal grado di disabilità fisica o dal deterioramento cognitivo. Tuttavia, è stata osservata una correlazione con la fatica e i disturbi depressivi. Ricerche condotte da Chiaravalloti et al. e Bosso et al., che hanno esaminato pazienti con disturbi cognitivi più marcati, hanno riscontrato un legame con un tasso rilevante di disturbi comportamentali.
È stato osservato che i disturbi comportamentali sono segnalati più frequentemente dopo la diagnosi di SM rispetto ai periodi precedenti. Le valutazioni sia del paziente che del suo caregiver stretto tendono a essere coerenti quando si indagano apatia, disinibizione e disfunzione esecutiva, suggerendo la validità di queste osservazioni soggettive.
Disturbi Emotivi nella Sclerosi Multipla: Depressione e Oltre
La SM è frequentemente accompagnata da una gamma di disturbi emotivi. La depressione emerge come il sintomo neuropsichiatrico più comune, con una prevalenza stimata intorno al 50% nel corso della vita. Il rischio di sviluppare depressione è circa tre volte superiore per le persone con SM rispetto alla popolazione generale, con una tendenza maggiore verso la cronicizzazione. Purtroppo, la depressione nei pazienti con SM viene spesso sottovalutata e, di conseguenza, rimane non trattata, influenzando negativamente la gestione dei sintomi neurologici fisici.
I pazienti affetti da depressione in concomitanza con la SM possono riferire sentimenti di disperazione, intorpidimento emotivo, perdita di interesse, senso di colpa, autosvalutazione e disturbi fisici come insonnia o perdita di appetito. Non sono rari episodi di panico o ansia intensa, spesso legati a timori per il futuro o per la progressione della malattia. Sintomi come irritabilità, capricci o sbalzi d'umore possono comparire improvvisamente o persistere a lungo.
Negli ultimi anni, è stato sempre più riconosciuto il legame tra depressione e attività della malattia. Studi, come quello di Gobbi et al., hanno indicato un'associazione tra l'insorgenza della depressione e la presenza di lesioni in specifiche aree cerebrali. Il confronto tra la diagnosi iniziale di SM e i deficit associati è frequentemente caratterizzato da disperazione e mancanza di speranza, rendendo i pensieri suicidari una preoccupazione non trascurabile. Tuttavia, studi come quelli di Muller et al., McAlpine et al. e Schwartz et al. non hanno riscontrato un aumento dei suicidi riusciti nei pazienti con SM, mentre altri studi presentano dati contrastanti, con Kurtzke et al. che riporta un caso di suicidio su 122 decessi e Sadovnick et al. che ne documenta 13 su 80. Uno studio israeliano ha addirittura indicato una frequenza di suicidio 14 volte superiore nei pazienti con SM rispetto alla popolazione generale, con suicidi che si verificano entro pochi anni dalla diagnosi o in concomitanza con ricadute o progressione della malattia.
Oltre alla depressione, può manifestarsi anche l'euforia, caratterizzata da spensieratezza, ottimismo e benessere soggettivo, che può portare i pazienti a non avere una percezione accurata della propria condizione patologica. Risate o pianti patologici, con una prevalenza fino al 10% in studi più datati, possono verificarsi a causa di interruzioni delle vie corticobulbari. Questo sintomo è più comune nella SM cronica avanzata, associato a un lieve deterioramento cognitivo e indica una prognosi sfavorevole.
Deterioramento Cognitivo nella Sclerosi Multipla: Impatto e Manifestazioni
Il deterioramento cognitivo è un aspetto comune nella SM, con una prevalenza che varia significativamente a seconda dello studio e della popolazione analizzata, oscillando tra il 43% e il 70%. A differenza dei disturbi comportamentali ed emotivi, il deterioramento cognitivo è più facilmente misurabile e quantificabile, venendo quindi riconosciuto più frequentemente. Le aree cognitive più comunemente interessate includono la velocità di elaborazione delle informazioni, la memoria, l'attenzione, l'elaborazione spaziale visiva e la funzione esecutiva.
In uno studio di Schifferdecker et al., sintomi cognitivi come la riduzione delle prestazioni intellettuali, disturbi della memoria e della concentrazione, sono stati più frequentemente associati a forme cronicamente avanzate di SM. L'eziologia del deterioramento cognitivo, sia oggettivo che soggettivo, nella SM è complessa e non completamente compresa. Tuttavia, la ricerca ha dimostrato un'associazione tra il deterioramento cognitivo oggettivo e l'atrofia della materia grigia e bianca corticale e profonda nei pazienti con SM.
La Stanchezza: Un Sintomo Spesso Sottovalutato
Un sintomo importante, ma spesso sottovalutato dall'ambiente circostante, è la stanchezza, che colpisce una larga percentuale di pazienti con SM, stimata tra il 60% e l'80%. La stanchezza può essere il primo e principale sintomo della SM e può manifestarsi sia a livello fisico che cognitivo. I disturbi cognitivi, con o senza affaticamento associato, possono ridurre le prestazioni a tal punto da rendere i pazienti incapaci o in difficoltà nella gestione della loro vita quotidiana.
IL CONCETTO DI FATICA NELLA SM, SPIEGATO DA ME
Impatto sulla Qualità della Vita e sull'Ambiente Sociale
I disturbi comportamentali, emotivi e cognitivi hanno un impatto rilevante non solo sulle prestazioni individuali, ma anche sulla qualità della vita, sull'ambiente sociale e sul posto di lavoro. Uno studio condotto da Herberter et al. ha esaminato l'impatto della SM sulle relazioni interpersonali. Sebbene quasi l'80% delle persone con SM riporti una buona comprensione da parte del partner, molti pazienti lamentano tensioni relazionali a causa della malattia. Con l'aumento della disabilità, i pazienti diventano più dipendenti dal partner, e le coppie si trovano ad affrontare la sfida del cambiamento dei ruoli familiari.
Diagnosi e Strumenti di Valutazione
I disturbi comportamentali, emotivi e cognitivi non sempre vengono rilevati o testati attraverso l'esame fisico standard. Esistono tuttavia strumenti diagnostici validati per quantificare questi sintomi. La Frontal System Behaviour Scale (FsBS), ad esempio, è utilizzata per misurare i cambiamenti comportamentali associati ai disturbi del lobo frontale, come apatia, disinibizione e disfunzione esecutiva. I disturbi depressivi possono essere valutati con il Beck Depression Index II (BDI II), mentre la fatica può essere quantificata con la Fatigue Scale for Motor and Cognitive (FSMC) o la Fatigue Scale (FS).
Strategie Terapeutiche e Approcci Multidisciplinari
Il trattamento dei disturbi emotivi nella SM non differisce significativamente da quello adottato per la popolazione generale. Si avvale di terapia psicologica, sociale e cognitivo-comportamentale, oltre all'uso di farmaci. Gli inibitori selettivi della ricaptazione della serotonina (SSRI) e della serotonina-norepinefrina (SNRI) sono spesso preferiti per il loro profilo favorevole di effetti collaterali e basso potenziale di interazione.
Gli antipsicotici possono essere utilizzati, ma i pazienti con SM possono essere particolarmente sensibili a questi farmaci; ad esempio, la discinesia può manifestarsi anche a basse dosi. Pertanto, si prediligono neurolettici atipici e un dosaggio graduale. La psicoterapia è spesso necessaria per affrontare la malattia e il rischio aumentato di suicidio. Le meta-analisi hanno confermato l'efficacia della terapia cognitivo-comportamentale nel trattamento dei disturbi emotivi nelle persone con SM.
Un approccio ideale prevede una stretta collaborazione tra medici di base, neurologi, psicologi, psichiatri e i pazienti stessi, unitamente ai loro familiari. Per i disturbi comportamentali e cognitivi, l'assistenza neuropsicologica e la terapia occupazionale svolgono un ruolo terapeutico fondamentale. Una combinazione di terapie riparative e compensative sembra particolarmente efficace. Le procedure di terapia riparativa possono essere svolte autonomamente dal paziente (ad esempio, tramite computer), mentre quelle compensative richiedono solitamente l'insegnamento da parte di un terapeuta. Esistono metodi consolidati e pubblicati per migliorare le funzioni di memoria o le capacità di pianificazione.
Distinguere tra Disturbi Comportamentali e Disturbi del Neurosviluppo
È importante fare chiarezza sulla distinzione tra disturbi comportamentali e disturbi del neurosviluppo, categorie spesso confuse ma con caratteristiche e origini differenti.
I disturbi comportamentali, in particolare i disturbi del comportamento dirompente, del controllo degli impulsi e della condotta, influenzano il modo in cui una persona si comporta, interagisce e si relaziona con gli altri e l'ambiente. Sono caratterizzati da comportamenti persistenti, ripetitivi o inappropriati che causano problemi significativi nel funzionamento quotidiano. Esempi includono il disturbo oppositivo-provocatorio, il disturbo della condotta e il disturbo esplosivo intermittente. Questi disturbi hanno spesso cause multifattoriali, influenzate da fattori genetici, ambientali e psicologici.
I disturbi del neurosviluppo, invece, sono una categoria di condizioni che influenzano il corretto sviluppo del sistema nervoso centrale e delle funzioni cognitive, emotive e sociali. Si manifestano durante le prime fasi della vita e hanno effetti significativi sul comportamento, le abilità cognitive e le relazioni sociali. Esempi includono la Disabilità Intellettiva, i Disturbi dello Spettro dell’Autismo e il Disturbo da Deficit di Attenzione e Iperattività (ADHD). Questi disturbi hanno radici principalmente neurobiologiche, attribuibili a variazioni nello sviluppo cerebrale.
Sebbene possano condividere alcune caratteristiche come aggressività, irritabilità e impulsività, le differenze nell'origine e nelle caratteristiche principali sono cruciali. Nei disturbi comportamentali, l'aggressività può essere una risposta a frustrazione o conflitto, mentre nei disturbi del neurosviluppo può manifestarsi in modo diverso a seconda della condizione specifica. L'irritabilità nei disturbi comportamentali è spesso legata a una bassa tolleranza alla frustrazione, mentre nei disturbi del neurosviluppo può avere meccanismi diversi. L'impulsività, presente in entrambi, può manifestarsi con azioni avventate nei disturbi comportamentali, mentre nell'ADHD può riguardare la difficoltà a regolare i comportamenti impulsivi.
La manifestazione di sintomi simili rende talvolta difficile la distinzione, poiché queste caratteristiche possono variare notevolmente da individuo a individuo. Entrambe le categorie tendono a manifestarsi o a destare le prime preoccupazioni durante l'infanzia e l'età scolare.
Approfondimenti su Specifici Disturbi Comportamentali Adulti
Quando si parla di disturbi del comportamento negli adulti, si fa riferimento a comportamenti disfunzionali che hanno un impatto negativo sulla vita personale e sociale. Tra i principali si annoverano i disturbi della condotta, il disturbo oppositivo provocatorio della tarda adolescenza e il disturbo da deficit di attenzione e iperattività (ADHD). Sono inclusi anche i disturbi di personalità. Questi disturbi sono spesso diagnosticati sulla base delle manifestazioni comportamentali che creano problemi in famiglia e sul lavoro, e necessitano di trattamento psicoterapeutico.
- Disturbo della Condotta: Si manifesta attraverso atti di disobbedienza, trasgressione delle regole e scarsa attenzione per i diritti altrui. Negli adulti, inizia nella tarda adolescenza con comportamenti che sfidano le regole, condotte antisociali e mancanza di empatia. Può evolvere in condotte criminali come furto, minaccia, violenza fisica o aggressività verbale.
- Disturbo Oppositivo Provocatorio: Caratterizzato da atteggiamenti ostili, provocatori e di sfida verso figure di autorità. Nei bambini, si manifesta con capricci e richieste sistematiche per ottenere ciò che si desidera, mettendo in discussione regole e autorità genitoriale. Se non trattato nell'infanzia, può persistere in età adulta.
- Disturbo da Deficit di Attenzione e Iperattività (ADHD): Una condizione che rende il bambino incline a distrarsi, iperattivo e impulsivo. Nell'adulto, compromette la capacità di concentrazione e la regolazione dei comportamenti impulsivi, con conseguenti difficoltà nelle interazioni sociali e alta reattività agli stimoli ambientali. L'ADHD adulto è spesso associato a depressione, ansia e abuso di sostanze.

L'Importanza della Diagnosi e del Trattamento Multidisciplinare
La diagnosi di un disturbo del comportamento richiede una valutazione approfondita da parte di professionisti qualificati, come psicologi o neuropsichiatri. Questo processo include colloqui clinici, osservazione diretta e, talvolta, test specifici. I trattamenti variano in base alla tipologia e alla gravità del disturbo e possono includere psicoterapia individuale, familiare o di gruppo, interventi educativi e di supporto per sviluppare competenze sociali e comportamentali, e, nei casi più gravi, l'uso di farmaci per gestire sintomi specifici.
È fondamentale riconoscere che, sebbene i disturbi comportamentali possano essere complessi e dolorosi da affrontare, esistono percorsi terapeutici efficaci. Un approccio integrato, che coinvolga professionisti sanitari, pazienti e famiglie, è la chiave per migliorare la gestione dei sintomi e la qualità della vita delle persone affette da sclerosi multipla e da altri disturbi comportamentali.
tags: #disturbi #comportamentali #prevalenza