La disfunzione sessuale post-SSRI (PSSD) rappresenta una nuova e complessa entità nosologica che ha sollevato preoccupazioni significative nella comunità medica e tra i pazienti. Riconosciuta ufficialmente dall'EMA (Agenzia Europea per i Medicinali) nel 2019, questa condizione si manifesta con una persistente disfunzione sessuale che può perdurare anche dopo la sospensione del trattamento con antidepressivi appartenenti alle classi degli SSRI (Inibitori Selettivi della Ricaptazione della Serotonina) e degli SNRI (Inibitori della Ricaptazione della Serotonina-Norepinefrina).
Il Riconoscimento Ufficiale e le Implicazioni
L'11 giugno 2019, a seguito di un'approfondita revisione della letteratura scientifica, delle evidenze disponibili su EudraVigilance e delle segnalazioni emerse sui social media, il Comitato di Valutazione del Rischio per la Farmacovigilanza (PRAC) dell'EMA ha ufficialmente riconosciuto l'esistenza della PSSD. Questo riconoscimento ha portato all'aggiornamento delle schede tecniche di numerosi farmaci antidepressivi, tra cui citalopram, escitalopram, fluvoxamina, fluoxetina, paroxetina, sertralina (SSRI), duloxetina, venlafaxina, desvenlafaxina e milnacipram (SNRI). Le aziende produttrici sono state invitate ad emendare i foglietti illustrativi e le schede tecniche, includendo un avvertimento sulla possibile comparsa di una disfunzione sessuale di lunga durata, persistente oltre la sospensione della terapia.
Il Royal College of Psychiatrists inglese ha anch'esso annunciato l'intenzione di rendere più restrittive le linee guida prescrittive per questi farmaci, ammettendo la possibilità di disfunzioni sessuali gravi e durature (settimane, mesi o addirittura permanenti) al termine del trattamento. Questa presa di posizione sottolinea la crescente consapevolezza del problema all'interno della comunità scientifica e clinica.
Manifestazioni Cliniche della PSSD
La sindrome di recente identificazione si manifesta con una varietà di sintomi che colpiscono la sfera sessuale e, in alcuni casi, anche quella emotiva. Tra le manifestazioni più comuni si annoverano:
- Ipo/anestesia genitale: Riduzione o completa assenza di sensibilità nell'area genitale, che può rendere difficoltosa la percezione del piacere durante l'attività sessuale.
- Disfunzione erettile: Negli uomini, difficoltà a raggiungere o mantenere un'erezione soddisfacente per l'attività sessuale.
- Anedonia sessuale: Incapacità di provare piacere durante l'attività sessuale, anche in presenza di stimolazione adeguata.
- Anorgasmia: Difficoltà o impossibilità a raggiungere l'orgasmo, o un orgasmo significativamente meno intenso.
- Perdita della libido: Marcata diminuzione o completa assenza del desiderio sessuale.
- Alterazioni emotive: Alcuni pazienti riportano sentimenti di "anestesia emozionale", depressione, ansia e perdita di autostima, che possono essere esacerbati dalla disfunzione sessuale.
La gravità e la combinazione di questi sintomi possono variare notevolmente da individuo a individuo, rendendo la PSSD una condizione complessa e spesso debilitante. Sebbene il problema possa assumere una maggiore gravità nelle donne, tende a essere leggermente più frequente tra gli uomini.
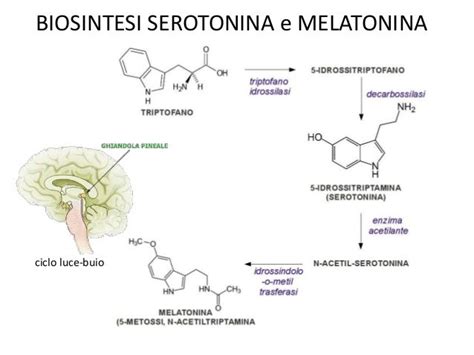
Eziologia e Meccanismi Sottostanti: Un Enigma da Sciogliere
Le cause esatte della PSSD rimangono, ad oggi, sconosciute e rappresentano uno dei principali enigmi clinici. La ricerca scientifica sta esplorando diverse ipotesi per comprendere i meccanismi neurobiologici che potrebbero sottendere questa condizione. Tra le teorie più accreditate vi sono:
- Interazioni Dopamina-Serotonina: Si ipotizza che gli SSRI possano alterare l'equilibrio tra i sistemi neurotrasmettitoriali serotoninergico e dopaminergico, entrambi cruciali per la regolazione della risposta sessuale, del piacere e della motivazione. La serotonina, pur essendo il target primario degli SSRI, può influenzare indirettamente la funzione dopaminergica in aree cerebrali chiave.
- Neurotossicità da Serotonina: Alcune teorie suggeriscono che un'eccessiva o prolungata esposizione dei neuroni alla serotonina, anche se mediata dal blocco della sua ricaptazione, possa indurre alterazioni strutturali o funzionali permanenti.
- Down-regulation dei Recettori 5-HT1A: L'uso prolungato di SSRI potrebbe portare a una riduzione della sensibilità o del numero dei recettori 5-HT1A (recettori della 5-idrossitriptamina), che svolgono un ruolo nella modulazione dell'umore e della risposta sessuale.
- Blocco delle Correnti del Sodio: Gli SSRI possiedono anche la capacità di bloccare, in parte, le correnti del sodio. Questo effetto, comune a tutti gli SSRI, potrebbe contribuire alle ipoestesie genitali osservate in alcuni pazienti.
- Alterazioni nella Steroidogenesi Cerebrale: Studi condotti su modelli animali hanno suggerito che alcuni SSRI, come la paroxetina, possano alterare i livelli di steroidi neuroattivi e l'espressione degli enzimi chiave della steroidogenesi nel tessuto cerebrale, con effetti potenzialmente duraturi. Queste modifiche sembrano essere specifiche del sistema nervoso centrale e non riflettono necessariamente cambiamenti nei livelli plasmatici di steroidi.
È importante sottolineare che la complessità della sessualità umana, che coinvolge una complessa interazione tra fattori fisiologici, psicologici e relazionali, rende difficile isolare un singolo meccanismo causale.
La Sfida Diagnostica: Un Percorso Complesso
La diagnosi della PSSD rappresenta una sfida significativa, principalmente a causa della mancanza di test diagnostici specifici e della sovrapposizione dei sintomi con altre condizioni mediche e psicologiche. La diagnosi si basa essenzialmente sull'anamnesi accurata, che include una dettagliata raccolta della storia farmacologica e sessuale del paziente.
Il fatto che i sintomi possano comparire anche dopo la sospensione del farmaco, talvolta a distanza di mesi o anni, complica ulteriormente il riconoscimento del nesso causale. La scarsa conoscenza della PSSD, anche tra alcuni professionisti della salute, può portare a una scorretta attribuzione dei sintomi a cause psicologiche preesistenti, piuttosto che a un disturbo iatrogeno.
In alcuni casi, può essere presente una riduzione dei livelli di testosterone, ma la loro correzione non sempre risolve i problemi sessuali associati alla PSSD. L'esecuzione di test neurofisiologici specifici per il nervo pudendo, cruciale per la sensibilità e la funzione motoria dell'area pelvica e genitale, potrebbe fornire ulteriori indizi diagnostici in futuro, dato che alcuni studi suggeriscono un possibile ruolo della neuropatia del nervo pudendo.
Neurotrasmettitori | NEUROSCIENZE - Lezione 7
La Questione Terapeutica: Un Vuoto da Colmare
Attualmente, non esiste alcun trattamento approvato specificamente per la disfunzione sessuale post-SSRI. La sospensione graduale degli SSRI non sembra ridurre il rischio di sviluppare la condizione, né l'aggiunta di farmaci come il bupropione o l'uso di inibitori della PDE5 (come il sildenafil, Viagra) hanno dimostrato un'efficacia consistente nella risoluzione della PSSD.
La ricerca sta esplorando diverse vie, sebbene con risultati preliminari e spesso non conclusivi:
- Nutraceutici: Un case report pubblicato sul "Journal of Sex & Marital Therapy" ha segnalato un recupero della funzione sessuale in un giovane con PSSD dopo tre mesi di trattamento con un nutraceutico a base di L-citrullina. Altri studi preliminari suggeriscono potenziali benefici da parte di integratori come lo zafferano e il Ginkgo Biloba, sebbene siano necessarie ulteriori ricerche per confermare la loro efficacia e sicurezza.
- Farmaci Off-Label: Alcuni medici stanno esplorando l'uso di farmaci off-label, come dopaminoagonisti (es. Pramipexolo, Ropinirolo), antidepressivi dopaminergici (es. Bupropione), farmaci che stimolano il rilascio di dopamina (es. Metilfenidato, Amantadina) o agenti antiserotoninergici (es. Ciproeptadina, Mirtazapina, Trazodone). Tuttavia, l'efficacia di questi approcci nel lungo termine rimane da dimostrare e spesso non si rivelano più efficaci del placebo.
- Laserterapia: La laserterapia della zona genitale è stata proposta da alcuni ricercatori come potenziale trattamento, ipotizzando un ruolo dei canali ionici TRP (Transient Receptor Potential). Anche in questo caso, sono necessarie ricerche più ampie e controllate.
- Approccio Psicologico e Sessuologico: Data la complessità della sessualità, un approccio psicologico e sessuologico riveste un ruolo cruciale. Questo approccio mira a distinguere tra la causa scatenante (l'uso del farmaco) e i fattori di mantenimento del sintomo nel tempo, come l'ansia da prestazione, il catastrofismo o la paura che il sintomo sia permanente. Identificare e modificare questi meccanismi cognitivo-comportamentali può essere fondamentale per migliorare la qualità della vita del paziente, anche in assenza di una completa risoluzione dei sintomi fisici.
Un Problema di Salute Pubblica Potenziale?
Considerando l'ampio numero di persone trattate con antidepressivi SSRI e SNRI a livello globale, la PSSD potrebbe configurare un vero e proprio problema di salute pubblica. La persistenza degli effetti indesiderati sulla sfera sessuale ha ricadute significative sulle relazioni interpersonali, potendo contribuire a rotture di matrimoni, problemi lavorativi e, nei casi più estremi, a pensieri suicidari.
La petizione lanciata da RxISK e altri gruppi di ricerca indipendenti nel 2018, mirata ad aggiornare i warning per questi farmaci includendo la PSSD e il disturbo persistente di arousal genitale (PGAD), ha stimolato la revisione da parte dell'EMA. Tuttavia, l'attenzione da parte di altre agenzie regolatorie, come la FDA (Food and Drug Administration) statunitense, è stata meno marcata, sebbene sia stata citata in giudizio nel maggio 2024.
La depressione stessa, essendo una malattia psichiatrica cronica che colpisce milioni di persone, rappresenta un fattore di confusione nella valutazione della salute sessuale. Tuttavia, è importante ricordare che studi condotti su volontari sani hanno evidenziato problemi di drive sessuale anche in assenza di depressione preesistente.
La Voce dei Pazienti e la Necessità di Informazione
Dal punto di vista dei pazienti, la PSSD viene spesso descritta come una condizione "traumatizzante", paragonata a una "castrazione" o a una "lobotomia chimica". Il disagio è ulteriormente amplificato dal fatto che, quando riferita ai medici curanti, la condizione viene frequentemente ignorata o trascurata. Molti pazienti lamentano una mancanza di informazioni esaurienti e precise sui potenziali rischi sessuali al momento della prescrizione di questi farmaci.
La consapevolezza e la comunicazione aperta tra medici e pazienti sono fondamentali. È essenziale che i professionisti della salute siano adeguatamente informati sulla PSSD per poter fornire una diagnosi accurata, offrire supporto e indirizzare i pazienti verso le risorse disponibili. La ricerca continua è indispensabile per comprendere appieno questa sindrome e sviluppare trattamenti efficaci, migliorando così la qualità della vita di coloro che ne sono affetti.
Oltre gli SSRI e SNRI: Altri Farmaci e Impatto sulla Sessualità
È importante notare che gli antidepressivi SSRI e SNRI non sono gli unici farmaci in grado di provocare effetti indesiderati persistenti sulla sfera sessuale. Altre classi di farmaci, o singole molecole, possono interferire con la funzione sessuale attraverso meccanismi diversi. La depressione stessa, come malattia psichiatrica cronica, ha un impatto significativo sulla salute sessuale, riducendo l'energia vitale, la motivazione e il desiderio.
La sessualità gioca un ruolo centrale nel benessere psicologico e nelle relazioni interpersonali. La possibilità che effetti collaterali sessuali, indotti da farmaci comunemente prescritti, possano persistere anche dopo la sospensione del trattamento, solleva interrogativi etici e clinici importanti. La ricerca futura dovrà concentrarsi non solo sulla comprensione dei meccanismi della PSSD, ma anche sullo sviluppo di strategie preventive e terapeutiche che possano mitigare questi effetti indesiderati, garantendo al contempo l'efficacia dei trattamenti per le condizioni psichiatriche sottostanti.
La PSSD, pur essendo ancora oggetto di dibattito scientifico e mancando di una definizione diagnostica universalmente accettata nei principali manuali diagnostici, rappresenta una realtà clinica che richiede attenzione e approfondimento. Le segnalazioni dei pazienti e i case report costituiscono un punto di partenza cruciale per futuri studi longitudinali e controllati, che speriamo porteranno a una maggiore chiarezza e a soluzioni concrete per chi soffre di questa sindrome.