Prendere un antidepressivo non è mai una decisione semplice. Chi inizia questo percorso spesso si porta dietro domande, paure e tanti dubbi. C’è chi teme di diventare “dipendente”, chi ha sentito parlare di effetti collaterali, chi ha provato a smettere da solo e si è sentito peggio, e chi ancora non ha capito se si tratta di una cura per la depressione, l’ansia o entrambe le cose. In questa guida vogliamo rispondere con chiarezza e sincerità, senza linguaggio complicato, alle domande più frequenti che sorgono in studio. Se stai vivendo un momento difficile e ti è stato proposto un trattamento con antidepressivi, questo articolo può aiutarti a capire meglio cosa aspettarti.
Cosa sono davvero gli antidepressivi?
Gli antidepressivi sono farmaci che aiutano il cervello a funzionare meglio quando l’umore è basso, l’energia è a terra e l’ansia prende il sopravvento. Non sono “pillole della felicità” e non servono a cancellare i problemi, ma possono ridurre quella sensazione di blocco, fatica e pensieri negativi che spesso impediscono di reagire. Funzionano agendo su alcune sostanze chimiche (chiamate neurotrasmettitori), in particolare la serotonina, che ha un ruolo importante nel regolare l’umore, il sonno e l’ansia. Altri antidepressivi agiscono anche sulla noradrenalina o la dopamina, che influenzano l’attenzione e la motivazione.
La depressione è una malattia complessa, molto frequente e purtroppo spesso invalidante. Infatti, i sintomi della depressione sono molto variegati, diversi da paziente a paziente, così pure la sua gravità. Non conosciamo tutte le cause, ma sappiamo che esiste una componente genetica e una legata all’ambiente che determinano delle alterazioni di diversi neurotrasmettitori nel cervello. Richiedono un tempo di circa 3-4 settimane per agire. Questo è un limite degli antidepressivi, dato che questa lunga attesa può scoraggiare il paziente, che può abbandonare la terapia. Il consiglio è di non desistere e attendere almeno un mese prima di aumentare le dosi del farmaco o cambiare antidepressivo.
I farmaci antidepressivi sono un gruppo di farmaci che agiscono regolando delle sostanze chimiche presenti nel cervello chiamate neurotrasmettitori e sono in grado di influenzare l’umore, il sonno e l’energia. Questi farmaci vengono impiegati per trattare diversi disturbi come la depressione, l’ansia, gli attacchi di panico, le condizioni di stress post-traumatico, il dolore cronico e molti altri. Tuttavia, la loro storia è legata principalmente ad uno dei disturbi più diffusi nella popolazione: la depressione.
Che cos'è la depressione?
La depressione fa parte dei cosiddetti disturbi mentali comuni, così chiamati perché molto diffusi. Nel corso della vita tra il 15 e il 20% della popolazione ha almeno un episodio depressivo, con un esordio nella maggior parte dei casi tra 20 e 30 anni. In Italia circa 3 milioni di adulti soffrono di questo disturbo. Si stima che nel 13% dei casi costituisca il motivo principale per la richiesta di cure e ha una prevalenza elevata nelle persone che hanno malattie fisiche croniche: 9% nel diabete, 11% nell’artrite, 15% nell’angina pectoris, 18% nell’asma.
I sintomi della depressione
I sintomi della depressione possono presentarsi in varie combinazioni e coinvolgere ambiti emotivi, cognitivi, comportamentali e fisici. Secondo i sistemi diagnostici attualmente utilizzati in psichiatria, come l’ICD-10 dell’Organizzazione Mondiale della Sanità e il DSM-5 dell’American Psychiatric Association, i principali sintomi di un episodio depressivo includono: una tristezza persistente associata a una mancanza di speranza per il futuro, la riduzione dell’autostima e della fiducia in sé stessi, la comparsa di sensi di colpa o inutilità, pensieri legati alla morte, la perdita di interesse e di emozioni positive. Altri sintomi possono comprendere la perdita di energia e attività, con una marcata stanchezza, rallentamento psicomotorio o agitazione, diminuzione dell’appetito con perdita di peso, calo della libido, difficoltà nella concentrazione e nel pensiero.
Il termine ‘depressione sottosoglia’ indica la presenza di sintomi depressivi che non hanno l’intensità o la durata ritenute necessarie per una diagnosi formale. Il decorso di un episodio depressivo varia ampiamente, con il 65% dei casi che guarisce entro l’anno, il 40% rimane isolato, il 60% presenta una ricaduta entro un anno e il 5% ha una depressione persiste per almeno cinque anni. La visione dei disturbi depressivi è complessa, con combinazioni di sintomi che possono differire notevolmente tra individui. Durante il decorso, possono verificarsi fluttuazioni dei sintomi, da manifestazioni transitorie che si risolvono spontaneamente a condizioni croniche con significativa disabilità sociale. Queste condizioni possono persistere per tutta la vita o presentarsi ricorrentemente con periodi di remissione e ricaduta.
Depressione e cause
Diversi fattori di rischio influenzano la comparsa e la durata della depressione, compresi traumi, maltrattamenti, abbandono durante l’infanzia, eventi avversi come lutti, condizioni sociali difficili, conflitti o violenze nelle relazioni interpersonali. Questi aspetti sociali interagiscono con un rischio genetico che contribuisce approssimativamente al 35% dell’esordio della depressione. Dal punto di vista genetico la depressione è legata a numerosi fattori genetici, ciascuno dei quali fornisce un modesto contributo al rischio complessivo. Questi fattori non determinano direttamente il disturbo ma creano una condizione di vulnerabilità attraverso meccanismi neurobiologici ancora non completamente compresi, coinvolgendo alterazioni nel metabolismo di sostanze cerebrali (monoamine), come la serotonina e la noradrenalina. La vulnerabilità biologica interagisce con la vulnerabilità derivante da eventi avversi. Lo stress durante l’infanzia può portare a modifiche a livello cerebrale sia direttamente che attraverso meccanismi epigenetici (cioè meccanismi che influenzano l’espressione dei geni senza modificarne la sequenza, ad esempio età, dieta, attività fisica o esposizione ad agenti fisici e chimici) influenzando la reattività allo stress negli adulti. Questa maggiore reattività si riscontra soprattutto nelle persone che hanno vissuto traumi durante i primi anni di vita.
Quali sono i farmaci antidepressivi più utilizzati? Dalla nascita ad oggi
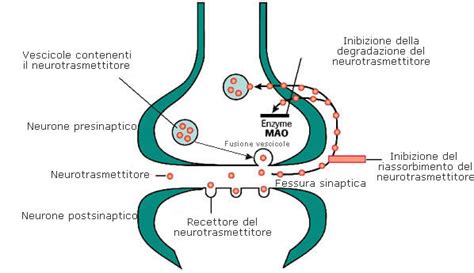
La storia del trattamento con farmaci antidepressivi è iniziata alla fine degli anni ’50 con l’introduzione dell’iproniazide, seguito dall’imipramina. Inizialmente, la scoperta delle proprietà antidepressive di questi due farmaci è stata casuale, e non guidata da ipotesi sui meccanismi neurobiologici alla base della depressione. L’iproniazide, era noto per la capacità di inibire la degradazione di neurotrasmettitori come la serotonina, la noradrenalina e la dopamina (dette amine biogene). Successivamente si è scoperto che anche l’imipramina svolgeva la stessa azione. Questo ha portato allo sviluppo di due famiglie di farmaci antidepressivi: gli inibitori delle monoaminoossidasi simili all’iproniazide e i triciclici simili all’imipramina. Negli anni ’70, con un’attenzione crescente al ruolo della serotonina e con lo sviluppo del primo inibitore selettivo della ricaptazione della serotonina (SSRI), è stata sviluppata una terza famiglia di farmaci con la fluoxetina come capostipite. Questa classe di farmaci è stata ritenuta più efficace e priva degli effetti collaterali che ostacolavano l’uso dei precedenti.
La ricaptazione si riferisce al processo in cui i neurotrasmettitori, come la serotonina, vengono riassorbiti dalle cellule nervose dopo essere stati rilasciati nella sinapsi. Gli inibitori della ricaptazione, come la fluoxetina, prevengono questo riassorbimento, aumentando così la concentrazione del neurotrasmettitore nella sinapsi. Questo meccanismo contribuisce a mantenere attive le segnalazioni neuronali e a migliorare l'umore.
Antidepressivi: gli inibitori delle monoaminossidasi
La scoperta dei primi farmaci antidepressivi ha portato all’ipotesi che la sindrome depressiva era dovuta a un deficit dei neurotrasmettitori monoaminergici, che svolgono un ruolo importante nella trasmissione dei segnali tra le cellule nervose. Secondo questa ipotesi il deficit dei neurotrasmettitori poteva essere corretto farmacologicamente. Gli inibitori delle monoaminossidasi, tuttavia, presentarono ben presto problemi che ne limitavano l’uso, cioè effetti avversi come l’ipertensione, aggravata dalla contemporanea assunzione di cibi contenenti tiramina, dalla tossicità epatica e da una scarsa maneggevolezza per la necessità di frazionare le dosi giornaliere. Per questo sono caduti progressivamente in disuso e sono stati in gran parte ritirati dal mercato.
Antidepressivi: i triciclici
In seguito al declino dell’uso delle monoaminossidasi, i triciclici sono diventati il trattamento standard per la depressione. Anch’essi, sebbene con meccanismi diversi, agiscono aumentando il livello nel cervello dei neurotrasmettitori serotonina, noradrenalina e dopamina, facilitandone la trasmissione sinaptica tra neuroni. Tuttavia, i triciclici presentano effetti collaterali, sia pure meno gravi rispetto agli inibitori delle monoaminossidasi, come secchezza della bocca per inibizione della salivazione, visione offuscata, stipsi, sonnolenza e aumento di peso. In caso di sovradosaggio, il rischio di insorgenza di aritmie cardiache li rende pericolosi.
Antidepressivi triciclici: cosa sono e quando si usanoGli antidepressivi triciclici sono tra i primi farmaci nati per il trattamento della depressione. Anche se oggi sono meno prescritti rispetto alle molecole più moderne, come gli SSRI o gli SNRI, restano un’opzione valida in alcuni casi specifici. Funzionano regolando i livelli di serotonina e noradrenalina, ma agiscono anche su altri recettori, motivo per cui possono causare più effetti collaterali. Tra i più conosciuti troviamo l’amitriptilina (Laroxyl), la clomipramina (Anafranil) e la nortriptilina (Norcapto). Oggi vengono utilizzati soprattutto:
- quando altri antidepressivi non sono efficaci
- nei disturbi depressivi resistenti
- nel disturbo ossessivo quando gli altri antidepressivi non sono efficaci
- in alcune forme di dolore cronico (come le neuropatie)
- in pazienti anziani, con attenzione al dosaggio e al monitoraggio.Con gli over 65 e anziani, infatti, si usano con cautela perché possono dare sonnolenza, confusione, secchezza delle fauci o alterazioni della pressione. Tuttavia, a basso dosaggio e con una selezione mirata, possono ancora essere utili e ben tollerati.
Antidepressivi: gli inibitori della ricaptazione della serotonina (SSRI)
Come i triciclici avevano soppiantato gli inibitori delle monoaminossidasi, gli inibitori della ricaptazione della serotonina (SSRI) presto hanno soppiantato i triciclici. Le suggestioni di una loro maggiore efficacia si sono rivelate presto eccessivamente ottimistiche, ma sono stati comunque preferiti per la migliore tollerabilità e per il minore rischio in caso di sovradosaggio, elevato nei triciclici per gli effetti cardiovascolari. Il primo SSRI, cioè la fluoxetina, sostenuto da una massiccia campagna di marketing, è stato un successo di mercato senza precedenti nella storia della farmacologia. Dieci anni dopo la sua introduzione quasi 40 milioni di persone in tutto il mondo ne avevano fatto uso. Nonostante poi si siano evidenziati anche per gli SSRI effetti collaterali, come nausea, cefalea e soprattutto disfunzioni sessuali, questi farmaci sono stati ritenuti a lungo meno problematici, non essendo messo in discussione il ruolo oggi consolidato nel trattamento della depressione. Tuttavia, l’enorme diffusione degli SSRI, il cui consumo in Italia negli ultimi vent’anni è raddoppiato, desta crescente preoccupazione riguardo ad un uso inappropriato nelle depressioni lievi, nei bambini o negli adolescenti e negli anziani, per gli effetti sul funzionamento sessuale e per la sindrome di astinenza che ne rende difficile l’interruzione, determinando un uso estremamente prolungato.
SSRI e SNRI: gli antidepressivi più utilizzati a oggiOggi, i farmaci più prescritti per depressione e ansia appartengono a due classi moderne: gli SSRI (Inibitori Selettivi della Ricaptazione della Serotonina) e gli SNRI (Inibitori della Ricaptazione della Serotonina e Noradrenalina). Sono considerati la prima scelta in moltissimi casi, grazie alla loro efficacia clinica e alla migliore tollerabilità rispetto ai farmaci più datati. Tra gli SSRI più usati troviamo:
- Sertralina (Zoloft)
- Escitalopram (Cipralex)
- Fluoxetina (Prozac)
- Paroxetina (Sereupin)Gli SNRI, invece, sono utili quando serve agire anche sull’energia e sulla componente fisica della depressione, o in pazienti con dolore cronico. I principali sono:
- Venlafaxina (Efexor)
- Duloxetina (Cymbalta)Questi farmaci iniziano a fare effetto dopo 2-4 settimane e, anche se possono dare qualche fastidio nei primi giorni (come nausea, insonnia o leggera agitazione), la maggior parte delle persone li tollera bene sul lungo periodo.
Altri antidepressivi
Oltre agli SSRI, SNRI e triciclici, esistono altri antidepressivi utili in casi specifici, soprattutto quando gli effetti collaterali sono difficili da gestire o quando la risposta clinica non è soddisfacente.
- Bupropione: ha un’azione diversa, perché agisce sulla dopamina e sulla noradrenalina. Non causa effetti sulla sfera sessuale e può dare un effetto energizzante. Utile anche per smettere di fumare.
- Mirtazapina: indicata quando la depressione si accompagna a insonnia o calo dell’appetito. Aiuta a dormire e a recuperare peso, ma può causare sonnolenza e aumento dell’appetito.
- Mianserina: simile alla mirtazapina, oggi usata più raramente, ma utile nei disturbi depressivi dell’anziano o nei casi resistenti.
- Trazodone (conosciuto anche come Trittico): usato spesso in basse dosi per chi ha insonnia associata a depressione o ansia. Ha un effetto calmante e aiuta a regolare il sonno.
- Amisulpride: un farmaco atipico che agisce su alcuni recettori della dopamina. Viene utilizzato in alcuni quadri depressivi con forte componente anergica (mancanza di energia e motivazione).
Per cosa vengono prescritti gli antidepressivi?
Anche se il nome può trarre in inganno, gli antidepressivi non si usano solo per la depressione. Oggi vengono prescritti anche in caso di:
- ansia generalizzata
- attacchi di panico
- disturbo ossessivo-compulsivo (DOC)
- fobie
- sindrome post-traumatica da stress
- insonnia resistente
- alcuni tipi di dolore cronico (come nella fibromialgia)
L’obiettivo è ridurre i sintomi che interferiscono con la vita quotidiana e restituire equilibrio.
Come funzionano gli ANTIDEPRESSIVI?
Per quanto tempo vanno presi gli antidepressivi?
Una delle domande più frequenti è: “Dottore, ma per quanto tempo dovrò prenderli?” Non esiste una risposta uguale per tutti, ma ci sono delle indicazioni generali. In caso di primo episodio depressivo, si consiglia di proseguire la cura almeno per sei mesi dopo la scomparsa dei sintomi. Se invece si tratta di un problema che si è già presentato in passato, o se i sintomi tornano spesso, la durata può essere più lunga, anche di uno o più anni. In alcuni casi, può essere anche consigliabile una terapia a lungo termine per prevenire le ricadute.
La sospensione degli antidepressivi va sempre fatta in modo graduale, con il supporto di uno specialista. Interrompere bruscamente può portare a ricadute o effetti di astinenza.
Gli antidepressivi possono essere usati per curare l’ansia?
Molti non lo sanno, ma gli antidepressivi sono oggi i farmaci più usati per curare l’ansia. Non agiscono solo sul tono dell’umore, ma anche sulla regolazione del sistema nervoso che ci tiene “in allerta”. Nei disturbi d’ansia generalizzata, negli attacchi di panico, nel DOC - Disturbi Ossessivi Compulsivi o nelle fobie sociali, farmaci come sertralina, escitalopram o paroxetina sono considerati il trattamento di prima scelta. Agiscono in profondità, riducendo gradualmente la sensazione costante di preoccupazione, l’irritabilità, la fatica mentale e fisica che l’ansia porta con sé. A differenza degli ansiolitici a effetto immediato, gli antidepressivi richiedono almeno 2-4 settimane per iniziare a funzionare. Ma, a differenza degli ansiolitici, non creano dipendenza e sono efficaci anche nella prevenzione delle ricadute. Nei primi giorni, è possibile avvertire un temporaneo aumento dell’ansia. È una reazione del tutto normale e spesso gestita con piccole dosi di supporto. Per molti pazienti, superata questa fase iniziale, l’antidepressivo diventa una risorsa preziosa per ritrovare una vita più serena e stabile.
Effetti collaterali degli antidepressivi: cosa può succedere?
Gli effetti collaterali e le controindicazioni degli antidepressivi sono una delle maggiori preoccupazioni per chi deve iniziare una cura. La verità è che, nella maggior parte dei casi, sono transitori e gestibili, soprattutto se il farmaco viene introdotto con gradualità. Tra i sintomi più comuni all’inizio della terapia ci sono:
- mal di testa
- nausea o disturbi intestinali
- senso di agitazione
- insonnia oppure eccessiva sonnolenza
- riduzione del desiderio sessuale
Alcune persone riportano un appiattimento emotivo, cioè la sensazione di sentire meno le emozioni (sia positive che negative). Questo effetto può spaventare, ma spesso si attenua col tempo o può essere risolto cambiando molecola. In casi più rari, specialmente in pazienti giovani, può emergere un aumento dell’irrequietezza. Per questo, il monitoraggio iniziale è sempre importante. È importante sottolineare che non tutte le persone sperimentano effetti collaterali, e che il medico può aiutare a trovare il giusto equilibrio tra benefici e tollerabilità.
Vampate di calore e antidepressivi
Sì, anche se poco note, alcune persone avvertono vampate di calore o sudorazione improvvisa, soprattutto con farmaci come la paroxetina, la venlafaxina e con alcuni SSRI o SNRI e possono essere più marcati nelle donne in perimenopausa. È un effetto transitorio che tende a ridursi nel tempo, ma se diventa fastidioso si può considerare un cambio di terapia.
Aumento di peso e antidepressivi
Un altro dubbio comune è: “Gli antidepressivi fanno ingrassare?” Alcuni farmaci possono modificare l’appetito o il metabolismo, ma non è detto che accada a tutti. Alcuni pazienti riferiscono un aumento di peso, altri nessuna variazione, altri ancora un dimagrimento perché si sentono meglio e riprendono a muoversi. Se il peso è una tua preoccupazione, è importante parlarne subito con lo specialista. Oggi esistono molecole che hanno un impatto molto ridotto su questo aspetto.
Alcolici e antidepressivi
Un altro tema delicato è l’uso di alcol mentre si assumono antidepressivi. Sebbene un bicchiere occasionale non sia proibito, è sempre meglio evitarlo, soprattutto all’inizio della cura. L’alcol può ridurre l’efficacia del farmaco, aumentare il rischio di effetti collaterali e peggiorare l’umore nel lungo periodo.
Ci si può fidare degli antidepressivi naturali?
Molte persone cercano antidepressivi naturali forti come alternativa alle medicine. Alcuni estratti vegetali (come l’iperico) hanno un’azione antidepressiva lieve, utile nei casi più leggeri. Ma attenzione: non sono innocui e possono interferire con altri farmaci, anche in modo serio. Per questo vanno sempre discussi con il medico. Anche le cure naturali devono essere valutate con attenzione.
Antidepressivi per il benessere: un percorso possibile
Prendere un antidepressivo può essere un passo importante verso il proprio benessere. Non è un segno di debolezza, ma un gesto di cura verso se stessi. In alcuni momenti della vita, l’equilibrio chimico del cervello si altera e ha bisogno di un aiuto esterno per ripartire. Ogni terapia va costruita su misura, con pazienza e fiducia. Se ti riconosci in quello che hai letto, il primo passo è parlarne: insieme possiamo trovare il percorso più adatto a te.
Dott. Riccardo ZanelloPsichiatra
Domande frequenti sugli antidepressivi
Gli antidepressivi creano dipendenza?No, non creano dipendenza come le droghe o gli ansiolitici. Tuttavia, è importante non sospenderli di colpo, perché il corpo e la mente si abituano a una nuova stabilità. La riduzione va sempre fatta con gradualità e sotto controllo medico.
Quando si vedono i primi effetti?Di solito i primi effetti si avvertono tra la seconda e la quarta settimana. Nei primi giorni è normale sentirsi ancora ansiosi o instabili: è una fase di adattamento e non significa che il farmaco non stia funzionando.
Cosa succede se si interrompono bruscamente?Sospendere improvvisamente un antidepressivo può causare sintomi da interruzione come vertigini, irritabilità, insonnia o una sensazione di “scossa elettrica” nella testa. Per questo è fondamentale ridurli lentamente, seguendo un piano stabilito dal medico.
Si possono bere alcolici?Meglio di no, soprattutto all’inizio. Anche un solo bicchiere può aumentare il rischio di effetti collaterali e ridurre l’efficacia del farmaco. Inoltre, l’alcol da solo è un depressivo e può peggiorare l’umore nel tempo.
Gli antidepressivi fanno ingrassare?Alcuni sì, ma non tutti. L’aumento di peso dipende anche da come reagisce ogni organismo. Esistono molecole più “neutre” su questo piano: è importante parlarne in fase di scelta della terapia.
Possono influire sulla sfera sessuale?Sì, può succedere con alcuni farmaci, ma non con tutti. Se si nota un calo del desiderio o difficoltà sessuali, è bene comunicarlo: il medico può modificare la terapia o proporre una combinazione alternativa.
Alcuni antidepressivi aiutano a dormire e ad aumentare l'appetito?Sì. Alcuni antidepressivi, come Mirtazapina, Trazodone (Trittico) e Mianserina, hanno un effetto sedativo e stimolano l’appetito. Sono particolarmente indicati nei casi in cui depressione e insonnia sono legate, oppure quando il paziente presenta forte dimagrimento, irrequietezza notturna o risvegli precoci.
Esistono alternative naturali efficaci?In alcuni casi lievi, prodotti come l’iperico (Erba di San Giovanni) possono dare un leggero beneficio. Ma non sono privi di rischi, soprattutto se usati con altri farmaci. Anche gli integratori “naturali” vanno sempre discussi con un medico.
Gli antidepressivi sono efficaci per l'ansia?Sì. E oggi sono il trattamento principale per molti disturbi d’ansia. Agiscono in profondità, aiutano a calmare i pensieri e prevengono le ricadute, senza creare dipendenza come gli ansiolitici a effetto rapido.
Come vengono utilizzati negli anziani?Sì, ma con una valutazione attenta. Nei pazienti anziani si usano molecole specifiche, a dosaggi più bassi e con monitoraggio costante, per evitare effetti collaterali come confusione o sonnolenza eccessiva.
Qual è la differenza tra SSRI e SNRI?Entrambi sono antidepressivi moderni, ma differiscono per il meccanismo d’azione: gli SSRI agiscono selettivamente sulla serotonina, mentre gli SNRI influenzano sia la serotonina che la noradrenalina; gli SSRI sono spesso la prima scelta per ansia e depressione, mentre gli SNRI possono essere preferiti quando è presente anche affaticamento, dolore cronico o mancanza di energia.
Nuovi potenziali farmaci antidepressivi
Nel corso del tempo, la visione della depressione si è evoluta, considerando lo squilibrio nell’azione dei trasmettitori come una delle cause, e superando il modello monoaminergico per includere interazioni con altri sistemi neurobiologici. Oltre alla serotonina, sono stati introdotti farmaci come la venlafaxina e la duloxetina, che inibiscono la ricaptazione anche della noradrenalina, insieme ad altri con effetti complessi sui neurotrasmettitori, come il bupropione. Altri approcci includono la mirtazapina, che aumenta la trasmissione di serotonina, noradrenalina e dopamina senza interferire con la ricaptazione, l'agomelatina che agisce sui ritmi circadiani, e la vortioxetina. Attualmente, sono in corso studi sull'effetto antidepressivo della ketamina, un anestetico, e di molecole psichedeliche come la psilocibina. Queste nuove prospettive potrebbero portare allo sviluppo di farmaci con meccanismi d'azione distinti, forse utilizzabili in combinazione con la psicoterapia.
Quando bisogna optare per l’uso di farmaci antidepressivi e la terapia psicologica?
La terapia farmacologica con antidepressivi e le terapie psicologiche basate su tecniche diverse sono considerate di pari efficacia nel migliorare i sintomi depressivi. Tuttavia, va tenuto presente che l’efficacia è relativamente modesta, e circa il 30% dei casi non risponde né ai farmaci né alle psicoterapie. Spesso, una combinazione di farmaci e psicoterapia produce risultati migliori rispetto ai trattamenti singoli. Mentre la pari efficacia è evidente nei trattamenti a breve termine, la psicoterapia sembra più efficace nel lungo periodo nel prevenire le ricadute. È importante ricordare che la remissione spontanea, senza alcun trattamento, si verifica in una percentuale significativa di casi: 23% dopo tre mesi, 32% dopo sei mesi, 52% dopo un anno. Nonostante l’equivalenza tra terapie farmacologiche e psicologiche, l’offerta di interventi nei sistemi sanitari come il nostro, è spesso sbilanciata a favore dei farmaci. Esperti dell’Istituto Superiore di Sanità hanno sollecitato misure per rendere più accessibili le terapie psicologiche, spesso più gradite rispetto ai farmaci.
I dati delle ricerche indicano chiaramente che sia i farmaci antidepressivi che le psicoterapie sono efficaci nelle depressioni di più gravi (non più del 15-20% dei casi). Per le depressioni meno gravi, interventi non convenzionali come l’esercizio fisico aerobico, alcune forme di fitoterapia, l’auto-aiuto e la partecipazione in gruppo ad attività strutturate possono dare buoni risultati. Infine, il ruolo delle determinanti socio-ambientali sottolinea l’importanza del supporto sociale, non solo da professionisti, ma anche da parte di famigliari e caregiver, come aiuto per le persone depresse.
L'uso dei farmaci antidepressivi in gravidanza
L'uso dei farmaci antidepressivi durante la gravidanza richiede una particolare cautela ed è importante seguire le indicazioni del medico sulla terapia (farmaci, dosaggio), evitando di sospendere di propria iniziativa i trattamenti in corso o di modificare le dosi. Gli studi sulla sicurezza d'uso in gravidanza degli antidepressivi inibitori selettivi della ricaptazione della serotonina (SSRI) non sono giunti a risultati conclusivi. Alcuni studi hanno osservato un aumento del rischio di malformazioni, in particolare di difetti cardiaci, non confermato però da altre analisi. Si stima, comunque, che la probabilità di anomalie cardiache nel neonato in seguito all'uso di antidepressivi in gravidanza sia al massimo il 2%, poco superiore alla frequenza (1%) con cui sono osservate indipendentemente dall'esposizione in gravidanza a farmaci. Si tratterebbe, quindi, di un piccolo aumento di rischio. Se assunti nella seconda metà della gravidanza, gli antidepressivi potrebbero aumentare il rischio di ipertensione polmonare persistente nel neonato. Anche in questo caso si tratta di risultati non conclusivi e di un rischio molto basso (la frequenza con cui compare questa malattia è di 2-3 casi ogni 1000 neonati). Infine, l'uso di farmaci antidepressivi nelle ultime settimane di gravidanza può causare sintomi "di astinenza" (per esempio irritabilità, tremori, difficoltà alla suzione) nel neonato dopo il parto. Si tratta di sintomi che scompaiono spontaneamente nell'arco di 1 o 2 giorni e che raramente richiedono un trattamento.
Occorre in ogni caso considerare che anche i disturbi depressivi, se non adeguatamente trattati, possono avere una ricaduta negativa sulla gravidanza e che, in alcuni casi, gli eventuali rischi dovuti ai farmaci antidepressivi sono minori dei benefici per il benessere della mamma e del feto. Qualsiasi valutazione sulla terapia deve essere, comunque, fatta dal medico curante e dal ginecologo.
L'uso dei farmaci antidepressivi in allattamento
Ci sono farmaci antidepressivi che possono essere assunti dalla mamma che allatta senza rischi rilevanti per il lattante. Quelli considerati di scelta in allattamento sono sertralina e paroxetina, che sono stati studiati in un numero consistente di coppie mamma-bambino: questi medicinali passano nel latte materno in quantità estremamente basse e pressoché trascurabili e raramente sono segnalati effetti indesiderati nei neonati allattati (p.es. irritabilità, difficoltà alla suzione). L'uso in allattamento di altri farmaci antidepressivi (per esempio fluoxetina, citalopram, escitalopram) non è controindicato, ma richiede maggiore prudenza in quanto il nostro organismo li elimina in un arco di tempo maggiore.
Antidepressivi: meglio uno stop rapido o graduale?
Come uscire da una terapia con antidepressivi senza rischi di ricadute? Il tema è delicato anche perché la depressione è una malattia ricorrente e tende a ripresentarsi. L'interruzione della terapia antidepressiva deve sempre essere gestita gradualmente e sotto la supervisione di un medico. Un arresto improvviso può portare a sintomi da sospensione, che possono includere vertigini, irritabilità, disturbi del sonno e sensazioni simili a quelle di una "scossa elettrica" nella testa. La gradualità permette al corpo e alla mente di adattarsi al cambiamento, minimizzando il rischio di ricadute o di effetti avversi.
Nuove frontiere nel trattamento della depressione
Le attuali opzioni terapeutiche per la Depressione Maggiore e il disturbo bipolare, purtroppo, sono associate ad un ritardo di insorgenza degli effetti benefici che può prolungare il disagio dei pazienti. Un farmaco antidepressivo impiega generalmente 2 o 3 settimane per fare effetto. Il glutammato è il principale neurotrasmettitore eccitatorio del sistema nervoso centrale. Questo neurotrasmettitore ed i suoi recettori affini sono implicati nella fisiopatologia dei disturbi dell’umore ma anche nello sviluppo di nuove terapie per questi disturbi. Gli effetti antidepressivi rapidi e robusti dell’antagonista dell’N-metil-D-aspartato (NMDA) ketamina sono stati osservati per la prima volta nel 2000. Da allora, altri antagonisti del recettore NMDA sono stati studiati nella Depressione Maggiore. La maggior parte degli studi scientifici ha dimostrato effetti antidepressivi relativamente modesti di questi antagonisti rispetto alla ketamina. Il farmaco anestetico e antidepressivo ketamina è ben caratterizzato come antagonista del recettore NMDA (NMDAR). Tuttavia, la rilevanza e l’impatto completo di questa farmacologia non sono ancora ben definiti. L’attivazione del recettore NMDA, che si verifica a valle delle azioni iniziali, è necessaria per gli effetti benefici della ketamina e di molti altri presunti farmaci antidepressivi.
Negli ultimi anni, la ricerca ha rivoluzionato la comprensione della malattia, evidenziando il ruolo di diversi sistemi neurotrasmettitoriali oltre alla serotonina, come il glutammato e il GABA. Tra le novità più rilevanti figurano i modulatori del sistema glutamatergico, come ketamina ed esketamina. Questi farmaci agiscono sui recettori NMDA, favorendo la neuroplasticità e mostrando un’azione antidepressiva rapida, spesso già dopo poche ore. L’esketamina, somministrata come spray nasale, è approvata anche in Italia per la depressione resistente, rappresentando una svolta per i pazienti che non rispondono agli SSRI tradizionali. Un’altra novità riguarda i modulatori del GABA, tra cui il brexanolone e lo zuranolone, approvati dalla FDA per la depressione post-partum. Il loro meccanismo d’azione offre una soluzione più mirata per le neo-madri, con effetti antidepressivi più rapidi rispetto ai trattamenti standard.
Ma le novità non si fermano al solo approccio farmacologico. In questi ultimi anni la tecnologia è entrata prepotentemente nel trattamento della depressione. Un esempio è quello delle applicazioni che offrono programmi di terapia cognitivo-comportamentale che i pazienti possono seguire autonomamente o con la supervisione di un terapeuta. Questi strumenti permettono un monitoraggio continuo, adattandosi alle esigenze individuali del paziente. La pandemia ha inoltre accelerato l’adozione della telemedicina, rendendo più semplice per i pazienti accedere a cure psicologiche anche in aree remote. Un vantaggio particolarmente utile per pazienti con difficoltà motorie o ansia sociale. Un altro approccio particolarmente promettente è l'utilizzo della realtà virtuale. Questa tecnica, sperimentata per affrontare sintomi specifici della depressione, come il ritiro sociale e la mancanza di motivazione, consiste in immersioni guidate in ambienti virtuali che possono aiutare i pazienti a ristrutturare i loro pensieri negativi e migliorare il loro stato d’animo. Attenzione però a non dimenticare il beneficio del cambiamento nello stile di vita. Strategie basate sull’esercizio fisico, una dieta bilanciata e tecniche di mindfulness stanno dimostrando benefici nel migliorare i sintomi depressivi. Il futuro del trattamento della depressione si sta orientando verso cure su misura, capaci di adattarsi alle esigenze specifiche di ogni paziente.
Daniele BanfiGiornalista professionista del Magazine di Fondazione Umberto Veronesi dal 2011. Laureato in Biologia presso l'Università Bicocca di Milano - con specializzazione in Genetica conseguita presso l'Università Diderot di Parigi - ha un master in Comunicazione della Scienza ottenuto presso l'Università La Sapienza di Roma. In questi anni ha seguito i principali congressi mondiali di medicina (ASCO, ESMO, EASL, AASLD, CROI, ESC, ADA, EASD, EHA). Tra le tante tematiche approfondite ha raccontato l’avvento dell’immunoterapia quale nuova modalità per la cura del cancro, la nascita dei nuovi antivirali contro il virus dell’epatite C, la rivoluzione dei trattamenti per l’ictus tramite la chirurgia endovascolare e la nascita delle nuove terapie a lunga durata d’azione per HIV. Dal 2020 ha inoltre contribuito al racconto della pandemia Covid-19 approfondendo in particolare l'iter che ha portato allo sviluppo dei vaccini a mRNA. Collabora con diverse testate nazionali.
Professor Andrea FagioliniPsichiatra del Dipartimento Medicina molecolare e dello sviluppo all'Università degli Studi di Siena.
Professor Marco PistisProfessore Ordinario di Farmacologia presso il Dipartimento di Scienze Biomediche dell’Università di Cagliari e direttore della Scuola di Specializzazione in Farmacologia e Tossicologia Clinica. Ha condotto parte delle sue ricerche presso il Department of Neuroscience, University of Dundee, UK. E’ membro del Consiglio Direttivo della Società Italiana di Farmacologia. La sua attività di ricerca è incentrata sulla neuropsicofarmacologia, attraverso lo studio di modelli di malattie neurologiche e psichiatriche e la caratterizzazione di nuovi target terapeutici.
Professore Associato di Farmacologia all’Università degli Studi di Perugia. Si occupa dello studio della immunofarmacologia, cioè dei farmaci e delle molecole sperimentali che modulano il sistema immunitario e vengono utilizzati nella cura e prevenzione delle malattie infettive, tumori e autoimmunità.
tags: #cura #depressione #con #prib