La schizofrenia rappresenta una delle sfide più complesse nel campo della salute mentale, un disturbo che altera profondamente la percezione della realtà, il pensiero e le emozioni. Nonostante decenni di ricerca, la comprensione dei meccanismi neurobiologici sottostanti è ancora in evoluzione, ma gli studi condotti negli ultimi decenni hanno inequivocabilmente confermato la presenza di anomalie funzionali e strutturali nel cervello dei pazienti schizofrenici. Queste differenze tra un cervello sano e uno affetto da schizofrenia non sono superficiali, ma coinvolgono la struttura, la connettività e la chimica cerebrale, offrendo nuove prospettive per la diagnosi e il trattamento.
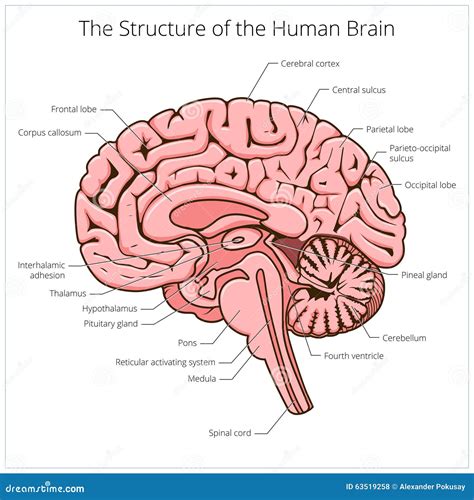
Le Radici Precoce della Disfunzione Cerebrale
Un aspetto cruciale emerso dalla ricerca è che la disfunzione cerebrale associata alla schizofrenia non è un fenomeno improvviso, ma piuttosto un processo che si sviluppa nel tempo, spesso anni prima della comparsa dei sintomi psicotici conclamati. Gli studi suggeriscono che "quando si manifesta per la prima volta la schizofrenia, i meccanismi biologici disfunzionali sono attivi già da molti anni". Questa prospettiva mette in discussione il concetto di schizofrenia come una patologia che insorge improvvisamente, identificandola piuttosto con un "impairment" (compromissione) cognitivo presente fin dagli anni della prima pubertà.
La ricerca ha messo in evidenza come anomalie strutturali siano presenti fin dal primo episodio di psicosi. In particolare, è stata riscontrata una riduzione della sostanza grigia nel cervello dei pazienti schizofrenici, soprattutto a livello dei lobi frontali e temporali, se confrontati con soggetti sani. Una meta-analisi di Haijma e colleghi (2013), che ha raccolto dati volumetrici da 317 studi di neuroimaging su oltre 18.000 soggetti, ha rivelato che già nei pazienti all'esordio psicotico, anche quelli "drug-naive" (non trattati con farmaci), era possibile osservare una "leggera ma significativa riduzione del volume cerebrale intracranico", interessando sia la sostanza bianca che quella grigia.
Ulteriori evidenze provengono da studi su pazienti non trattati e al loro primo episodio psicotico (first-episode psychosis, FEP). Questi studi rivelano che una ridotta anisotropia frazionaria (FA), una misura utilizzata per valutare la densità e la mielinizzazione delle fibre della sostanza bianca, è correlata al disfunzionamento cognitivo (Kuswanto et al., 2012). Ancora più significativo, una ridotta FA in pazienti FEP non ancora sottoposti a trattamento predice una "scarsa risposta a successivi trattamenti con antipsicotici" (Reis Marques et al., 2014).
Oltre l'Episodio Psicotico: Lo Stato Mentale a Rischio (ARMS)
L'attenzione della ricerca si sta spostando sempre più verso le fasi che precedono l'esordio clinico della sintomatologia psicotica. Questa condizione è definita come "at risk mental state" (ARMS) e descrive soggetti caratterizzati da una sintomatologia sub-clinica, che non è ancora sfociata in un episodio psicotico franco. Comprendere le alterazioni cerebrali in questa fase precoce è fondamentale per intervenire prima che la malattia si consolidi.
Le Ipotesi Neurochimiche: Dopamina, Glutammato e Neuroinfiammazione
Le teorie neurochimiche hanno giocato un ruolo centrale nella comprensione della schizofrenia.
L'Ipotesi Dopaminergica
Formulata fin dagli anni sessanta, l'ipotesi dopaminergica sostiene che alla base della schizofrenia vi sia un'eccessiva trasmissione del neurotrasmettitore dopammina (DA), in particolare a livello di regioni cerebrali come il corpo striato e il sistema limbico. Questa iperfunzionalità del sistema dopaminergico è stata riscontrata sia in soggetti ARMS, dove sembra predire la successiva evoluzione in psicosi (Howes et al., 2009; Howes et al., 2011), sia in pazienti FEP non ancora trattati.
L'Ipotesi Glutammatergica
Di più recente formulazione, l'ipotesi glutammatergica cerca di spiegare alcuni aspetti del disfunzionamento cognitivo nella schizofrenia attraverso l'ipofunzionamento dei recettori NMDA del glutammato. Questo ipofunzionamento porterebbe a un incremento della trasmissione glutammatergica e a fenomeni di neurotossicità. Anomalie a carico dei recettori NMDA potrebbero anche spiegare l'iperattivazione dopaminergica, dato che questi recettori sono in grado di regolare il rilascio della dopammina, e un loro malfunzionamento impedirebbe un'adeguata modulazione della sua trasmissione.
L'Ipotesi Neuroinfiammatoria
Una terza ipotesi suggerisce il coinvolgimento di processi neuroinfiammatori in alcuni segnali e sintomi della schizofrenia. Analisi cerebrali post-mortem in pazienti schizofrenici hanno mostrato evidenze di questa partecipazione. In particolare, cellule della microglia - le cellule immunitarie del sistema nervoso centrale - sembrano giocare un ruolo nella patologia della psicosi (Bayer et al., 1999; van Berckel et al., 2008; Doorduin et al., 2009). Studi PET (tomografia a emissione di positroni) hanno evidenziato un maggiore livello di attivazione microgliale in pazienti nelle prime fasi della malattia rispetto ai soggetti sani, specialmente nel lobo temporale (van Berckel et al., 2008, Doorduin et al., 2009), sebbene questi risultati non siano stati universalmente confermati. Un'elevata presenza di citochine proinfiammatorie è stata riportata sia in pazienti schizofrenici (Miller et al., 2011) che in pazienti "Ultra High Risk" (UHR) (Perkins et al., 2015).
DOPAMINA - Ecco cosa succede nel tuo cervello (spiegato BENE)
Un Quadro Sinergico: L'Interazione tra i Meccanismi
Sebbene queste tre ipotesi abbiano trovato supporto scientifico, prese singolarmente si rivelano parziali. È probabile che questi meccanismi non agiscano isolatamente, ma interagiscano in maniera sinergica. L'intreccio tra processi neuroinfiammatori e ipofunzionalità del recettore NMDA, ad esempio, è supportato dal fatto che le cellule della microglia attivate producono alti livelli di glutammato, e l'attività del recettore NMDA è necessaria per l'espressione di enzimi antiossidanti che compensano l'effetto tossico dell'attivazione microgliare (Papadia et al., 2008). Inoltre, l'infiammazione nel sistema nervoso potrebbe essere collegata alla disregolazione dopaminergica; studi su animali hanno mostrato una maggiore attività dei neuroni dopaminergici mesolimbici nella prole di roditori esposti a infiammazione prenatale (Meyer et al., 2009).
La Materia Bianca: La Rete di Connessioni Cerebrali
Un consorzio internazionale di scienziati, nell'ambito del progetto "Schizophrenia-ENIGMA", ha ricostruito cosa accade nel cervello degli schizofrenici a livello delle connessioni cerebrali. Lo studio ha evidenziato modificazioni profonde e molto estese nella materia bianca, la rete di connessioni attraverso la quale i segnali elettrici si trasmettono tra le aree cerebrali. La materia bianca è composta da fasci di fibre nervose ricoperte da mielina, una sostanza isolante.
La tecnica di risonanza magnetica "imaging da tensore di diffusione" (DTI) permette di ottenere una mappa tridimensionale delle connessioni cerebrali analizzando la diffusione delle molecole d'acqua. Analizzando i dati DTI, gli scienziati hanno osservato che "modificazioni profonde coinvolgono tutta la rete di connessioni". In ben 20 regioni su 25, si riscontrano anisotropie molto minori nei soggetti schizofrenici rispetto ai soggetti sani, indicando una "distruzione globale dell'infrastruttura connettiva della materia bianca".
Eterogeneità e Medicina di Precisione: La Schizofrenia Non È Una Sola
La schizofrenia è un disturbo cerebrale grave e complesso, caratterizzato da una "sostanziale eterogeneità clinica e biologica". Spesso, gli studi caso-controllo non considerano questa eterogeneità, concentrandosi sulla media dei pazienti. Tuttavia, "gli individui con schizofrenia hanno il loro personale profilo biologico, che è diverso da individuo a individuo".
Uno studio multicentrico internazionale, condotto da Wolfgang Omlor e dal team di ricerca dell'Università di Zurigo, ha analizzato la variabilità della struttura cerebrale nelle persone affette da schizofrenia. I ricercatori hanno confrontato le strutture cerebrali di migliaia di pazienti e individui sani, analizzando caratteristiche come lo spessore e la superficie della corteccia cerebrale, il modello di piegatura e il volume delle regioni cerebrali profonde.
"Mentre le strutture cerebrali variabili nella schizofrenia possono riflettere differenze di sintomi tra i pazienti, il ripiegamento cerebrale uniforme nell'area medio-frontale del cervello suggerisce una caratteristica di sviluppo condivisa dai pazienti schizofrenici." Questo suggerisce che lo sviluppo del cervello in questa area, in particolare nelle fasi precoci, potrebbe essere meno flessibile nei pazienti schizofrenici.
Questi risultati ampliano la comprensione delle basi neurobiologiche della schizofrenia. Le regioni con un'elevata variabilità strutturale potrebbero essere importanti per lo sviluppo di strategie terapeutiche personalizzate, mirando a un approccio di "medicina di precisione" che tenga conto delle differenze individuali.
Resistenza ai Trattamenti e Biomarcatori
Alcuni aspetti neurobiologici della schizofrenia potrebbero essere alla base della resistenza ai trattamenti di certe forme del disturbo mentale. Uno studio inglese pubblicato su Lancet Psychiatry ha evidenziato differenze neurobiologiche tra pazienti resistenti e responsivi alle terapie, che potrebbero essere utilizzate come biomarcatori per valutare l'efficacia dei trattamenti.
Tra le differenze più frequenti, sono state osservate la "riduzione della materia grigia e della perfusione della regione fronto-temporale, insieme a un aumento della materia bianca e della perfusione dei gangli della base" nei pazienti resistenti. Ricerche con tomografia a emissione di protoni (PET) hanno suggerito che i pazienti resistenti potrebbero avere una diversa attività dopaminergica rispetto a chi rispondeva alle terapie.
La ricerca sulla neuroimaging ha il potenziale di aiutare a identificare precocemente i pazienti resistenti e a migliorare le terapie, ma ci vorrà ancora molto lavoro prima che queste tecniche possano avere un'applicazione clinica diretta.
Nuove Frontiere Terapeutiche: La Neuromodulazione
Le tecniche di neuromodulazione, come la stimolazione magnetica transcranica (TMS), stanno aprendo nuove vie per il trattamento di sintomi specifici della schizofrenia, come le allucinazioni uditive. La TMS è una tecnica non invasiva che utilizza magneti posizionati sulla testa per modulare l'attività cerebrale.
Uno studio condotto in Francia ha dimostrato che la TMS ad alta frequenza, mirata a specifiche aree cerebrali coinvolte nel linguaggio (area di Broca e area di Wernicke), può portare a un miglioramento significativo nella riduzione delle allucinazioni uditive. Queste tecniche sono promettenti perché agiscono sulle alterazioni delle connessioni cerebrali che si ritiene siano alla base di molti sintomi schizofrenici.
La Schizofrenia nella Popolazione Mondiale
Secondo l'Organizzazione Mondiale della Sanità, la schizofrenia colpisce tra lo 0.5% e l'1% della popolazione mondiale. In Italia, ne sono affette tra 250.000 e 450.000 persone. La malattia si manifesta con sintomi che variano notevolmente, dai disturbi percettivi come allucinazioni e deliri, alla disorganizzazione del pensiero e del comportamento, fino ai sintomi negativi come l'apatia e la ridotta capacità di interazione sociale.
Le cause della schizofrenia sono multifattoriali e non ancora completamente chiarite. La componente genetica sembra essere determinante, ma anche fattori ambientali come maltrattamenti, abuso di sostanze e stress intenso in determinate fasi della vita possono contribuire, in individui predisposti, allo scatenarsi della malattia.
Conclusioni Preliminari: Un Percorso di Ricerca Continuo
La comprensione del cervello sano rispetto a quello schizofrenico è un campo di ricerca in continua espansione. Le evidenze accumulate suggeriscono un quadro complesso in cui disfunzioni strutturali e funzionali, alterazioni neurochimiche e processi neuroinfiammatori interagiscono precocemente nello sviluppo della malattia. La crescente attenzione all'eterogeneità individuale e allo sviluppo di tecniche di neuroimaging avanzate apre la strada a terapie più personalizzate e a una migliore gestione di questo complesso disturbo. La ricerca continua a esplorare le intricate reti neurali e i meccanismi biologici che sottendono la schizofrenia, con l'obiettivo di migliorare la vita delle persone affette da questa patologia.
tags: #cervello #sano #vs #cervello #schizofrenico