Il ritardo psicomotorio nei bambini è una condizione che suscita notevole preoccupazione, poiché intercetta una vasta gamma di sfere dello sviluppo infantile: motoria, cognitiva, affettiva e relazionale. Quando le tappe dello sviluppo attese per l'età cronologica non vengono raggiunte nei tempi previsti, è fondamentale non minimizzare o attendere eccessivamente. La presenza di molteplici segnali d'allarme o di una discrepanza significativa rispetto ai coetanei impone un approfondimento specialistico. Sebbene ogni bambino segua un proprio ritmo di crescita, la precocità nell'identificazione e nell'intervento è cruciale per garantire un percorso di sviluppo armonico e personalizzato.

Comprendere il Ritardo Psicomotorio: Sintomi e Tappe Fondamentali
Il ritardo psicomotorio si manifesta come una mancata acquisizione o un rallentamento nello sviluppo delle abilità fondamentali. Non si tratta semplicemente di un ritardo nell'apprendimento di nuove competenze, ma di un blocco o di un rallentamento nello sviluppo delle capacità già acquisite, associato a un rallentamento della crescita generale. I sintomi più evidenti includono una scarsa propensione al movimento, una mancanza di iniziativa e un ridotto interesse per l'ambiente circostante.
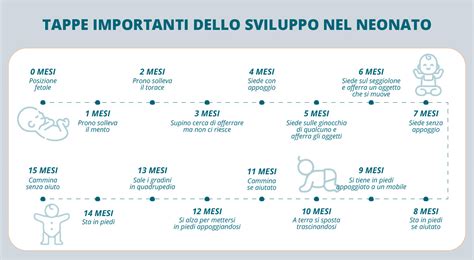
Per comprendere appieno il concetto, è utile delineare le tappe fondamentali dello sviluppo psicomotorio dalla nascita ai sei mesi:
- Nascita ai due mesi: Il neonato non è ancora in grado di compiere movimenti volontari significativi, se non qualche tentativo di mantenere la testa dritta per brevi istanti. La visione è ancora periferica e incapace di focalizzare oggetti o volti.
- Tre ai sei mesi: Il bambino acquisisce la capacità di mantenere la testa dritta in modo stabile. Iniziano i primi riflessi volontari e i tentativi di afferrare gli oggetti. La visione diventa centrale, permettendo al bambino di seguire con lo sguardo gli oggetti e persino le proprie parti del corpo, come mani e piedi. In questa fase compaiono i primi sorrisi in risposta a volti familiari o a stimoli piacevoli.
Lo sviluppo psicomotorio prosegue con tappe altrettanto significative:
Sei ai dodici mesi:
- Sei ai nove mesi: Il bambino tenta di mettersi in piedi, solitamente con supporto. Riesce a stare seduto autonomamente con maggiore stabilità e a tenere gli oggetti in mano. Inizia a localizzare oggetti nascosti e può mostrare insicurezza di fronte a volti sconosciuti.
- Nove ai dodici mesi: Inizia la fase del gattonamento, seguita dalla capacità di mettersi in piedi da solo e compiere i primi passi. La deambulazione autonoma si accompagna all'acquisizione delle prime parole e a un forte desiderio di esplorare l'ambiente circostante. Inizia a comunicare attraverso gesti, come salutare con la mano e mandare baci.
Da un anno in poi: Il linguaggio si arricchisce, migliorando le capacità comunicative. Le abilità motorie si affinano, permettendo al bambino di camminare con sicurezza, afferrare oggetti con destrezza e iniziare a mangiare autonomamente con il cucchiaio. Compaiono i comportamenti imitativi e i giochi simbolici. Il bambino inizia a manifestare la propria volontà, esprimendo un "no" quando non desidera qualcosa.
Ogni bambino attraversa queste fasi individualmente, ma un ritardo significativo rispetto a queste tappe evolutive indica la potenziale presenza di un problema.
Segnali d'Allarme per un Riconoscimento Precoce
Riconoscere i segnali d'allarme è fondamentale per un intervento tempestivo. Alcuni indicatori chiave includono:
- Intorno ai tre mesi: Mancato controllo del movimento della testa, incapacità di tenerla dritta, assenza di sorriso di fronte a volti familiari, e difficoltà nel seguire oggetti con lo sguardo.
- A partire dai quattro mesi: Mancanza di reazione agli stimoli esterni, rigidità posturale marcata, incapacità di stare seduto correttamente con la testa che tende a cadere all'indietro.
- Intorno agli otto mesi: Difficoltà nell'afferrare oggetti e assenza della lallazione, una forma linguistica cruciale in questa fase.
- Successivamente: Incapacità di gattonare (con una parte del corpo trascinata), impossibilità di stare in piedi anche con supporto, linguaggio estremamente scarso o assente, e assenza di gestualità comunicativa.
La presenza di uno o più di questi segnali dovrebbe spingere i genitori a consultare un pediatra, che a sua volta potrà indirizzare verso una valutazione neuropsichiatrica infantile per una diagnosi accurata e l'avvio di un percorso terapeutico precoce.
Le Cause del Ritardo Psicomotorio: Un Panorama Complesso
Le cause precise del ritardo psicomotorio non sono sempre univocamente definite. Le ipotesi si basano sull'analisi delle caratteristiche dei deficit, distinguendo tra problematiche prevalentemente motorie o psicologiche. In caso di persistenza di ritardi nelle capacità motorie, si ipotizzano cause neurologiche, che richiedono indagini specifiche come esami radiologici e cromosomici.
Studi e osservazioni cliniche suggeriscono che le cause più frequenti includano fattori genetici, ambientali e neurologici. La diagnosi certa può essere complessa, richiedendo un'indagine approfondita sul percorso di vita del bambino per escludere altre patologie correlate che potrebbero inibire il normale sviluppo psicomotorio.
Tra gli eventi neurologici importanti che possono manifestarsi come conseguenza del ritardo psicomotorio, si annoverano l'ictus neonatale o traumi cranici. Infezioni gravi del sistema nervoso possono altresì contribuire significativamente. È ampiamente dimostrato che un intervento precoce nei primi anni di vita migliora significativamente la prognosi.
NeuroRiab - L'importanza di una riabilitazione neurologica precoce e specifica
La Sindrome di Rett: Una Forma Specifica di Ritardo Psicomotorio
Un esempio specifico di disturbo che può manifestarsi con ritardo psicomotorio è la Sindrome di Rett. Questa condizione è generalmente causata da una mutazione del gene MECP2, situato sul cromosoma X, che è responsabile della sintesi della proteina MeCP2. Tuttavia, altre mutazioni potrebbero contribuire alla sua insorgenza.
La Sindrome di Rett si caratterizza per un rallentamento nell'apprendimento di nuove abilità e per un blocco di quelle già acquisite, spesso associato a un rallentamento dello sviluppo cranico. Molte bambine affette presentano una circonferenza cranica inferiore rispetto alle coetanee non affette. Dopo una fase di regressione, compaiono ulteriori problemi di sviluppo, per poi giungere a un periodo di stabilizzazione della malattia.
La sintomatologia può manifestarsi in diversi momenti della vita delle bambine colpite e viene descritta in quattro fasi, che possono variare in durata e severità:
- Fase 1 (6-18 mesi): Inizio con rallentamento dello sviluppo della scatola cranica e lieve rallentamento psicomotorio. La deambulazione può diventare instabile.
- Fase 3 (2-10 anni): Questa fase può protrarsi per diversi anni.
Esistono anche forme atipiche, definite "forme fruste", in cui i sintomi sono più sfumati e meno severi. La diagnosi si basa su criteri diagnostici principali e di supporto, ma una diagnosi di Sindrome di Rett può essere formulata solo in presenza dei criteri principali.
Il trattamento attuale prevede un approccio multidisciplinare volto a gestire i sintomi e migliorare gli aspetti compromessi dalla malattia. Farmaci specifici possono essere utilizzati per convulsioni, problemi motori o respiratori. La scoliosi richiede monitoraggio e, in casi gravi, intervento chirurgico. Nonostante le sfide, con un team medico adeguato, le bambine possono raggiungere l'età adulta. La rarità della malattia rende difficile fare previsioni precise sulla prognosi a lungo termine.
Disturbi Gastrointestinali e Ritardo Psicomotorio: Un Legame Frequente
Un aspetto spesso sottovalutato ma cruciale nella gestione dei bambini con ritardo psicomotorio riguarda i disturbi gastrointestinali (GI). Oltre il 90% dei bambini con handicap neuromotorio presenta problemi GI. La paralisi cerebrale infantile (PCI), in particolare, è associata a un elevato rischio di dismotilità GI.
È fondamentale identificare precocemente la stipsi nei bambini con handicap neuromotorio. Spesso, i genitori o i caregiver tendono a sottovalutare la stipsi, concentrandosi maggiormente su sintomi come il vomito, il reflusso gastroesofageo (GER) o le difficoltà alimentari.
Dal punto di vista strumentale, è consigliabile ridurre al minimo il numero di esami. L'esame digitale rettale non è strettamente necessario, mentre un'ecografia addominale, eseguita da mani esperte, può valutare il diametro laterale del retto. Un diametro aumentato (> 3 cm) può indicare stipsi rettale. Uno studio dei tempi di transito colonico con marcatori radiopachi è riservato ai casi refrattari per verificare la presenza di un ritardo significativo a livello del colon rettosigmoideo, spesso espressione di danno neuromuscolare.
Evitare il ritardo nella diagnosi e nell'avvio della terapia farmacologica è essenziale, dato che questi ritardi sono frequenti in questa popolazione di pazienti, con una media di circa 16 mesi.
Gestione della Stipsi nei Bambini con Ritardo Psicomotorio
Il trattamento della stipsi nei bambini con PCI deve essere conforme a quello utilizzato nei bambini senza disabilità. Tuttavia, è stato osservato che il 50% dei bambini con handicap neurologico che utilizzano lassativi cronicamente presenta una risposta terapeutica scarsa.
L'aumento dell'apporto di fibre e liquidi può essere una strategia aggiuntiva, più facilmente realizzabile quando viene avviata una nutrizione artificiale (spesso tramite gastrostomia) con formule enterali arricchite di fibre solubili.
Nei casi refrattari alla terapia medica, i clisteri anterogradi del colon (antegrade continence enema - ACE) rappresentano un'opzione di trattamento efficace. Questa procedura, nota anche come "procedura di Maloni", eseguita generalmente in laparoscopia o con metodiche di radiologia interventistica, consiste nell'abboccamento alla cute dell'appendice (appendicostomia) o di un tratto dell'ileo terminale, qualora l'appendice non fosse più presente.
La stipsi nel bambino con PCI è una delle condizioni cliniche più rilevanti. Una stipsi non trattata o complicata può ulteriormente interferire con la qualità della vita dei bambini e dei loro caregiver.
Un Caso Clinico: La Gestione della Stipsi in una Bambina
Un esempio concreto di questa problematica è emerso da una richiesta di consulto riguardante una bambina di tre anni che, dopo aver tolto il pannolino con successo, ha sviluppato un blocco nell'evacuazione quando si trova a casa del padre. Nonostante gli sforzi dei genitori, che hanno provato approcci verbali, correttivi, e persino rimedi naturali come semi di lino e malva, la situazione persisteva. Il pediatra aveva raccomandato l'evacuazione quotidiana, anche con l'ausilio di perette, per prevenire blocchi intestinali che potrebbero richiedere fino a dieci giorni per risolversi spontaneamente. Questo caso evidenzia la complessità psicologica che può accompagnare la stipsi in età pediatrica, soprattutto in contesti di transizione o cambiamento.
Un altro caso descritto riguarda una bambina di sette anni con un carattere forte e vivace, che manifesta un desiderio irrefrenabile di mettersi le dita nell'ano durante l'evacuazione, principalmente a casa. La spiegazione fornita dalla bambina è il prurito, ma gli esami per la ricerca di parassiti hanno dato esito negativo. Questo comportamento, comparso improvvisamente, suggerisce la necessità di un approfondimento sia medico (per escludere infezioni) sia psicologico, per valutare la componente psichica e le dinamiche relazionali che potrebbero influenzare il comportamento della bambina. La risposta di uno psicologo clinico sottolinea l'importanza di indagare le motivazioni individuali di un tale comportamento, suggerendo la collaborazione con uno specialista per aiutare la bambina a trovare una soluzione.
L'Approccio del Centro Medico Rindola
Presso il Centro Medico Rindola di Vicenza, si promuove un approccio centrato sul bambino e sulla famiglia. Questo modello di cura riconosce l'importanza di un intervento olistico che consideri non solo gli aspetti medici e riabilitativi, ma anche il benessere psicologico e sociale del bambino e del suo nucleo familiare. La stretta collaborazione tra specialisti di diverse discipline, insieme all'attivo coinvolgimento dei genitori e degli insegnanti, è fondamentale per ottimizzare il recupero e migliorare la qualità di vita dei bambini con ritardo psicomotorio e delle loro famiglie.
