L'invecchiamento è un processo naturale, influenzato dal patrimonio genetico e dalla storia personale. Con l'avanzare dell'età nel cervello si verificano cambiamenti lievi che possono alterare alcune funzioni cognitive, comportamentali ed emotive. In particolare, risulta più difficile apprendere nuove informazioni e ricordare eventi recenti, mentre il linguaggio, il ragionamento e le abilità visuo-spaziali tendono a restare integri. Quando però i cambiamenti cerebrali compromettono la personalità e l’autonomia, si parla di invecchiamento patologico. Il declino cognitivo, in particolare negli anziani dopo i 65 anni, è un segnale da non trascurare, soprattutto se accompagnato da altri sintomi come i disturbi del sonno.
Secondo la definizione fornita dall’Associazione Americana degli Psicologi (APA) nel 1987, “la demenza, o decadimento cognitivo cronico-progressivo, è una malattia del cervello che comporta la compromissione delle funzioni cognitive tale da pregiudicare la possibilità di una vita in autonomia. Ai sintomi cognitivi si associano quasi sempre alterazioni della personalità e del comportamento che variano come entità da individuo a individuo. I sintomi cognitivi sono diversi. In una demenza fronto-temporale i primi segnali di declino possono riguardare il linguaggio, oppure l’alterazione del comportamento.”
La Prevalenza e l'Impatto della Demenza
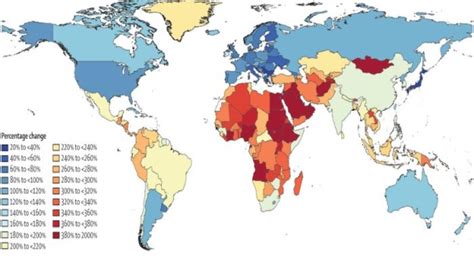
Sono quasi 19 milioni le persone affette da demenza nei paesi OECD e molte di più quelle che, essendo impegnate nella cura dei propri cari, ne sono coinvolte. La demenza, nelle sue varie manifestazioni, avrà un costo crescente a livello umano e finanziario. Con questa affermazione si apre il primo paragrafo che illustra i dati sulla prevalenza della malattia per classi di età mostrando come essa aumenti al crescere dell’età: se ne è affetto il 2% delle persone di età compresa fra 65 e 69 anni, fra gli ultranovantenni la quota di ammalati raggiunge il 41% (OECD Health Statistics, 2017). Essendo uno dei Paesi con la popolazione più anziana, l’Italia è oggi al secondo posto per prevalenza della demenza (22,5 persone ogni 1000 di qualsiasi età nel 2017), preceduta solo dal Giappone (23,3 per 1000) e seguita dalla Germania (20,2 per 1000).
La Necessità di una Diagnosi Tempestiva e di Cure Adeguate
Il Rapporto sottolinea la necessità di migliorare la diagnosi e l’accesso alle cure. Senza una diagnosi, possibilmente tempestiva, i malati e le loro famiglie rimangono infatti esclusi dai servizi di cura e di assistenza. In molti Paesi la maggioranza delle persone affette da demenza non ha ancora ricevuto una diagnosi: i motivi risiedono nella scarsa competenza dei medici di medicina generale e nella scarsità dei servizi specialistici, che pure hanno segnato importanti passi avanti. La demenza, dunque, è difficile da identificare e anche da misurare. Nonostante 22 Paesi OECD abbiano sviluppato Piani nazionali o strategie per migliorare la risposta alla demenza, i dati sul fenomeno rimangono molto limitati. Migliorare la raccolta dei dati è diventata quindi una priorità in diversi Paesi fra cui Irlanda, Svizzera, Gran Bretagna e Stati Uniti. Sono pochi i Paesi che hanno sistemi di rilevazione tali da produrre informazioni utili per la ricerca basata sulle evidenze.
Invecchiare a Casa Propria: Un Desiderio da Supportare
“Invecchiare a casa propria il più a lungo possibile (ageing at home)” è la soluzione preferita dalle persone affette da demenza ed è una priorità per molti governi. Mantenere relazioni sociali è particolarmente importante per le persone affette da demenza in quanto l’isolamento e la solitudine possono accelerare la progressione della malattia. I servizi sociali di supporto possono migliorare la qualità di vita dei malati, almeno fino ad un certo grado di progressione della malattia, con risparmi per il sistema sanitario. Vivere nel proprio ambiente, se da un lato è desiderato dalla maggior parte degli anziani inclusi quelli con demenza, dall’altro può essere difficoltoso per questi ultimi. Le comunità sono spesso impreparate a fronteggiare situazioni quali l’unintentional wandering (il camminare senza meta appropriata tipico dei malati di demenza) e l’uso dei mezzi di trasporto pubblici da parte dei malati, inoltre la maggior parte delle persone è impreparata a comprendere questo tipo di malati. A queste difficoltà si aggiunge il rischio di sfruttamento da parte di persone senza scrupoli. In molti paesi sono state realizzate iniziative per la creazione di Dementia-friendly communities allo scopo di ridurre lo stigma associato alla malattia e costruire ambienti sociali inclusivi.

Il Ruolo Cruciale del Caregiver e il Supporto Necessario
La cura informale assicurata dalla famiglia e dagli amici è il vero supporto per le persone affette da demenza, soprattutto dove i servizi sono poco sviluppati. I familiari, tuttavia, sono poco sostenuti pur essendo soggetti a fenomeni di burn-out, depressione, ansia e scarsa salute fisica, come dimostrato da svariati studi. Il burden of care favorisce l’istituzionalizzazione, si associa a un peggior stato di salute degli assistiti e ad un maggior rischio di cadute. Il Rapporto sottolinea la necessità di attuare interventi mirati a sostegno dei caregiver di malati con demenza, mentre le politiche del lavoro dovrebbero andare incontro alle esigenze dei caregiver occupati. Da questo punto di vista, 27 dei 35 paesi OECD hanno normative che consentono di avere un po’ di tempo disponibile per assistere il proprio caro e in 19 di essi questo tempo è almeno in parte pagato. Si tratta, tuttavia, di misure giudicate insufficienti.
I servizi diurni, presenti in diverse forme e misure nella quasi totalità dei paesi indagati, possono giocare un ruolo importante tanto nel sostenere i caregiver informali quanto i malati stessi. Quando la demenza entra nella fase severa, la cura istituzionale si rivela spesso quella più adatta. Oltre alle caratteristiche degli ambienti è di fondamentale importanza la qualità delle cure prestate. In proposito il Rapporto mette in luce come quest’ultima non sia ancora adeguata, specie quando si manifestano i disturbi del comportamento (Behavioural and Psychological Symptoms of Dementia - BPSD).
L'Assistenza Sociale: Un Ponte tra Bisogni e Risorse
L’assistente sociale rappresenta la figura in grado di aiutare e sostenere le persone che vivono con la demenza nella ricerca, attivazione e coordinamento delle possibili risorse presenti nel complesso sistema delle cure territoriali. È presente in diversi ambiti del sistema socio-sanitario e assistenziale, ma nell'attuale organizzazione dei servizi, l’assistente sociale incardinata nell'ente locale (Comune) è quella che maggiormente facilita e sostiene la persona che vive con la demenza in tutto il percorso di malattia, sino alla terminalità e quando necessario, verso i servizi per la residenzialità. Essendo il Comune il perno della concretizzazione delle politiche sociali e il luogo dove i bisogni dell’individuo si incontrano con il sistema organizzato di risposte ai cittadini, è uno dei principali soggetti coinvolti nell'organizzazione, ed attivazione dei servizi socio-assistenziali integrati, in quanto rappresenta l’istituzione più vicina al cittadino.
Evento formativo gratuito "Il ruolo dell'OSS nella malattia di Alzheimer e nelle demenze senili"
Il lavoro dell’assistente sociale nel Comune rappresenta questa complessità e interdipendenza tra diversi aspetti e livelli di cura e sostegno, è la figura che attraverso la sua particolare formazione è in grado di promuovere il cambiamento sociale, lo sviluppo, la coesione sociale e l’empowerment coinvolgendo le persone, i gruppi e la comunità nel miglioramento del benessere. L’assistente sociale è chiamato sempre a valutare le componenti sociali (contesto di vita, accesso al reddito, situazione ambientale, capacità e solidità della rete di aiuto…) che possono diventare ostacoli al percorso di presa in carico. Pertanto, le informazioni derivanti dalla valutazione psico-sociale, risultano di fondamentale importanza nella realizzabilità e continuità del percorso di cura.
Percorsi di Intercettazione e Supporto
L’intercettazione del paziente con demenza da parte dell’assistente sociale può avvenire in diverse modalità:
- L'intercettazione casuale: L’assistente sociale intercetta l’utente nel corso del proprio lavoro (una visita a domicilio, oppure un utente che si è recato per l’attivazione di un servizio o la richiesta di un contributo) e ravvisa la presenza di problemi cognitivi e la necessità di avviare un percorso.
- L'accesso spontaneo: La persona e/o il familiare vengono a chiedere informazioni generali perché si trovano in una situazione iniziale di disagio, ma non hanno ancora intrapreso un percorso di presa in carico e diagnosi. L’assistente sociale ravvisa la necessità, a seguito della valutazione del bisogno, di avviare un percorso di presa in carico.
- L'accesso indotto, su segnalazione di terzi: La persona e/o il familiare sono stati indirizzati all'assistente sociale dallo sportello unico (o Punto Unico di Accesso) o dall’organizzazione di volontariato o di segretariato sociale. La persona non ha ancora una diagnosi e l’assistente sociale ravvisa/conferma la necessità di avviare un percorso di presa in carico.
- L'accesso programmato: La persona e/o il familiare caregiver hanno preso appuntamento con l’assistente sociale perché, dopo aver diagnosticato la malattia, sono stati inviati dal medico di medicina generale o dal Centro per il Declino Cognitivo e le Demenze (CDCD).
- L'accesso nell'emergenza: L’accesso all'assistente sociale può essere stato dettato dalla necessità di attivare risposte in situazioni di emergenza, spesso dettate dall’aggravarsi dei disturbi comportamentali, per persone con o senza diagnosi.
Quando l’assistente sociale intercetta prima del medico, ravvisando la presenza di segnali d’allarme, suggerisce alla persona e/o al suo familiare di recarsi dal medico di medicina generale per la valutazione del sospetto declino cognitivo. In questo caso, l’assistente sociale scrive al medico una breve relazione con cui evidenzia i segnali colti e fornisce alla persona e/o al suo familiare informazioni sul percorso che stanno per intraprendere, a partire dalla diagnosi, dai luoghi in cui questa verrà eseguita (in primis il Centro per i Disturbi Cognitivi e le Demenze CDCD) e le modalità di prenotazione delle visite. Questo consente di facilitare le persone che non sono in grado di orientarsi da sole. Qualora il medico non ravvisasse la necessità di iniziare il percorso diagnostico, è importante che la persona e il suo familiare possano rimanere in contatto con il servizio comunale, per comunicare eventuali cambiamenti o peggioramenti della situazione.
L’assistente sociale lavora sulla consapevolezza e sull’impatto che la malattia avrà sulla vita della persona, sul superamento dello stigma, anche presentando testimonianze di altre persone che vivono la demenza e, eventualmente, alcuni dati epidemiologici. Informa della presenza di organizzazioni di volontariato che offrono informazioni, aiuto e sostegno, e della possibilità di attivare - dopo la diagnosi - risorse formali e informali presenti nel territorio di appartenenza (centri di socializzazione anziani, progetti di socializzazione e ricreativi a favore di persone con iniziale difficoltà svolti dal comune di residenza, progetti o interventi a bassa soglia contro l’isolamento…) e progetti a favore delle persone che vivono con la demenza.
Percorsi Possibili: Una Risposta Appropriata per Ogni Fase della Malattia
Nella fase di continuità assistenziale l'assistente sociale può contribuire a sostenere l’autonomia residua, incrementare la consapevolezza (del paziente e del familiare) e la responsabilità della persona (prevalentemente il familiare) che si rivolge al servizio, organizzando e promuovendo prestazioni e attività coerenti alle esigenze della persona, supportando e favorendo l’integrazione dell’individuo al suo contesto di vita. L’individuazione tempestiva dei livelli di vulnerabilità e del rischio sociale consente un’idonea e attenta pianificazione del conseguente percorso di presa in carico. Individuare precocemente le maggiori vulnerabilità sociali e gli eventuali rischi annessi (perdita del reddito fisso, difficoltà di accesso a misure di sostegno, isolamento ambientale, stigma, ecc.) consente di superare la logica assistenziale degli interventi calati dal professionista, a favore della partecipazione attiva. Con la diagnosi e l'avvio della terapia, il contatto con l'assistente sociale è un momento importante per lavorare all'identificazione del bisogno e orientare la persona con demenza, la sua famiglia e il caregiver nella definizione del Progetto Assistenziale Individualizzato (PAI). L’identificazione del bisogno e delle risposte appropriate producono risultati diversi per ogni fase della malattia.
Di seguito viene illustrata una mappa di opportunità e servizi declinati in un possibile ordine di gravità del bisogno:
- Incontri di ritrovo per pazienti e familiari: Possono assumere varie denominazioni: Caffè Alzheimer, Memory caffè, Progetti sollievo… Sono occasioni per trascorrere del tempo in maniera organizzata assieme ad altre persone con la stessa malattia e ad altri familiari/caregiver con i quali scambiare esperienze. Sono altresì utili per fornire le competenze di base per la gestione della vita quotidiana in compagnia di un familiare che vive con la demenza. Normalmente sono attività che vengono svolte gratuitamente, anche da personale volontario.
- Attivazione dell’amministratore di sostegno: L’amministratore di sostegno è una figura prevista dalla legge che ha lo scopo di affiancare le persone non più autosufficienti nella gestione dei propri interessi: dalla richiesta di assistenza e rapporto con i servizi, al pagamento delle bollette o dell’affitto, al consenso sulle cure sanitarie e assistenziali. Il suo compito è offrire aiuto e protezione alle persone più deboli, sia che siano ricoverate in istituto sia che vivano ancora in famiglia o da sole, garantendo priorità agli interessi principali della persona, imparzialità di scelta e un sostegno affidabile ai congiunti.
- Servizio di Assistenza Domiciliare (SAD): È un servizio che ha l’obiettivo di aiutare la persona nello svolgimento delle attività quotidiane sollevando in parte la famiglia dal carico assistenziale (le attività svolte sono, ad esempio: igiene degli ambienti, servizio di lavanderia, preparazione dei pasti, igiene della persona, disbrigo di commissioni, trasporto, ecc…). Il servizio viene erogato dal Comune gratuitamente al di sotto della soglia dell’Indicatore della Situazione Economica Equivalente (ISEE) definita dal Comune, oppure a pagamento, sulla base della fascia ISEE.
- Servizio domiciliare privato - Badante: Quando la persona con demenza non può più stare da sola (in casa o fuori) o necessita di supervisione e aiuto nella quotidianità, e il familiare (o la rete dei familiari) non è in grado di provvedere a tempo pieno o di supportare tutto il carico assistenziale, può rendersi necessario ricorrere a delle figure esterne alla famiglia. Le possibilità sono: affidarsi a servizi di assistenza privata, gestiti da organizzazioni private, presenti nel mercato, che offrono servizi alla persona che vanno dalla sorveglianza a ore, all'assistenza nelle 24 ore, e possono comprendere l’igiene della persona e della casa, la preparazione di pasti, ecc…; oppure affidarsi a un’assistente familiare (badante). La ricerca di una badante può avvenire in varie forme, dal passaparola al ricorso ad un’agenzia specializzata, che può fornire anche servizi di sostituzione (o di condivisione). Ai pazienti e familiari è stata consigliata l’opportunità di parlare con l’assistente sociale e con il medico di famiglia della scelta di avvalersi di un assistente familiare, che è opportuno sia messo in relazione con il sistema delle cure. L’assistente sociale potrà avere una migliore conoscenza del caso. Il medico di medicina generale potrà fornire anche all'assistente le indicazioni per la somministrazione dei farmaci oppure potrà interagire direttamente con l’assistente in caso di bisogno.
- Contributi economici sociali finanziati dal Comune: Ogni Comune ha le proprie regole, che vengono illustrate dall'assistente sociale o dagli operatori dei Servizi sociali del Comune.
- Contributo economico finanziato dalla Regione (Impegnativa di Cura Domiciliare - ICD): È un contributo finalizzato all'assistenza al domicilio delle persone non autosufficienti, con ISEE sociosanitario inferiore a 16.700 euro. Esistono tipologie di ICD (ICDb, rivolta a persone non autosufficienti con basso bisogno assistenziale, del valore mensile di 120 euro; ICDm, rivolta a persone con demenza associata a disturbi del comportamento, del valore mensile di 400 euro). La valutazione di non autosufficienza è compiuta dall'assistente sociale e dal medico di famiglia per l'ICDb e dall'Unità di valutazione del Distretto per l'ICDm. L’accesso all'ICD avviene dopo il riconoscimento dell’idoneità e lo scorrimento di graduatoria, il cui punteggio è formulato sulla base della gravità del bisogno e dell’ISEE.
- Centro diurno per anziani non autosufficienti: La richiesta di accesso al Centro diurno va presentata al Distretto sociosanitario. Nel Distretto verrà attivata l’Unità di Valutazione Multidimensionale (UVMD) per la valutazione del caso e l’attribuzione di un punteggio per l’accesso alla graduatoria. Nell'Unità di Valutazione saranno coinvolti anche il medico di famiglia e l’assistente sociale. Si distinguono due modalità di accesso al Centro diurno: con contributo a carico del fondo della non autosufficienza (impegnativa di semi-residenzialità), pari a 28 euro al giorno, che viene erogato tramite scorrimento di graduatoria. È prevista una compartecipazione (di circa pari importo) da parte dell’utente o del Comune; oppure alcuni posti sono disponibili a pagamento per l’intera quota: l’accesso avviene su diretta richiesta da parte dell’utente alla struttura diurna.
- Ricovero temporaneo o di sollievo: Nel corso dell’assistenza al domicilio può essere necessario un periodo di pausa dalla continuità assistenziale, per consentire un periodo di recupero psicofisico al caregiver principale o consentire le ferie all'assistente familiare quando non si individua un sostituto nemmeno nella rete familiare o extra-familiare. In queste situazioni si può richiedere tramite l’assistente sociale l’attivazione di servizi di sollievo con il ricovero temporaneo in residenza della durata, di norma, di 30 giorni, ripetibile al massimo 3 volte nei successivi 365 giorni. L’assistente sociale indicherà le modalità di accesso al servizio, che differiscono da zona a zona, ed aiuterà a segnalare la gravità del bisogno. Questo servizio va programmato con largo anticipo (alcuni mesi). In caso di emergenza/urgenza, comunque, l’assistente sociale provvederà a richiedere al Distretto la convocazione urgente della UVMD per valutare il singolo caso.
- Ricovero temporaneo in SAPA (Sezione Alta Protezione Alzheimer): In tutte le ULSS sono presenti alcune strutture residenziali temporanee che ospitano persone con demenza in una fase di difficile gestione domiciliare. Il ricovero può durare al massimo 60 giorni, non ripetibili, ed è finalizzato al rientro a domicilio. Il SAPA è un nucleo strutturato con particolare attenzione alla gestione dei disturbi del comportamento e può coadiuvare nell'impostazione della gestione domiciliare.
- Ricovero definitivo in residenza: Rappresenta un’opportunità indispensabile quando la famiglia che si prende in carico della persona con demenza dimostra di non avere più risorse (fisiche e psicologiche) per continuare a garantire un’assistenza appropriata ed adeguata a casa propria. La decisione di presentare richiesta di accesso in struttura in regime definitivo prevede il coinvolgimento del medico di famiglia e dell’assistente sociale.
Interventi Farmacologici e Psicosociali
Gli inibitori dell’acetilcolinesterasi aumentano i livelli di acetilcolina, un neurotrasmettitore coinvolto nei processi cognitivi. Possono migliorare temporaneamente memoria, attenzione e autonomia nelle attività quotidiane. La memantina regola il glutammato, un neurotrasmettitore legato a memoria e apprendimento. Tuttavia, i farmaci, così come gli interventi proposti dai professionisti, mirano solo a preservare il più a lungo possibile le capacità residue, senza poter arrestare il decadimento cognitivo, che resta una condizione irreversibile.
La Gestione dell'Isolamento Sociale e il Ruolo della Comunità
L’isolamento sociale si manifesta quando una persona si ritira volontariamente o involontariamente dal contesto in cui è inserita. L’associazione tra l’isolamento sociale e l’insorgenza di decadimento cognitivo è un dato scientificamente consolidato. L’isolamento sociale provoca disfunzioni cognitive nell'adulto, inducendo alterazioni della sostanza bianca cerebrale, che è l’area al di sotto della corteccia e ricca di fibre nervose ricoperte da una sostanza chiamata mielina. Il Mild Cognitive Impairment (MCI) può essere causato sia da una malattia neurodegenerativa che si manifesterà apertamente in futuro sia da isolamento sociale, inattività fisica, sintomi depressivi, ipoacusia, deficit visivi e scarsezza di stimoli culturali. In altre parole l’MCI è reversibile fino al 40% dei casi. Per prevenire l’isolamento sociale da pensionamento è importante coltivare, sin da giovani, degli interessi, al di fuori del proprio lavoro, che coinvolgano anche altre persone.
Le Residenze Anni Azzurri offrono agli ospiti con patologie neurologiche, compresi tutti i diversi tipi di demenza senile e l’Alzheimer, alloggi comodi, puliti e sicuri e pasti concepiti sulle esigenze individuali. Ogni Residenza è in grado di accogliere ospiti con patologie neurologiche compresi tutti i diversi tipi di demenza senile e l’Alzheimer. "Le seguenti buone pratiche si riferiscono alla presa in carico TEORICA di persone con declino cognitivo e delle loro famiglie dal punto di vista di un assistente sociale".
Conclusioni sull'Assistenza Sociale per il Deficit Cognitivo
Il declino cognitivo e le demenze rappresentano sfide complesse che richiedono un approccio multidimensionale. L'assistenza sociale gioca un ruolo fondamentale nell'offrire supporto, coordinare risorse e promuovere il benessere delle persone affette e delle loro famiglie. La tempestività della diagnosi, l'accesso a cure adeguate, il sostegno ai caregiver e la creazione di comunità inclusive sono elementi chiave per migliorare la qualità della vita di coloro che vivono con queste condizioni. La collaborazione tra professionisti, servizi sanitari, enti locali e reti informali è essenziale per costruire un sistema di cura efficace e umano.
tags: #assistenza #sociale #per #deficit #cognitivo